Кома против бешенства. Что такое Милуокский протокол, как с помощью него спасают смертельно больных и почему это так дорого
Единственный известный способ вылечить бешенство — это предупредить его вакцинацией сразу после укуса больного животного, ведь болезнь смертельна в 100% случаев! Или нет? Ответ такой: вылечить почти невозможно, но можно попробовать. Лечение длится месяцы, стоит около миллиона долларов, а вероятность выжить поднимется с нуля до 20%. Зоя Андреева — о Милуокском протоколе лечения бешенства, которым воспользовались 35 раз за 50 лет.
Немного о неизлечимых заболеваниях и как человечество пытается их лечить
Инфекции сопровождали человека всегда. Часть из них, вроде пневмонии или туберкулеза, с годами стали куда менее страшными для рядового пациента, и таких, пожалуй, большинство: человечество истребило — или, по крайне мере, сильно уменьшило вероятность заражения — корь, чуму, полиомиелит и тысячи других заболеваний. Но осталась меньшая часть — те болезни, которые, как и раньше, почти или всегда смертельны. Еще в античной Греции были хорошо известны и рак, и сифилис, и энцефалит, и бешенство. Именно о бешенстве пойдет речь в этой статье.
Сейчас бешенство встречается относительно редко — во всем мире за год от него погибает около 55 000 человек. По сравнению с ДТП или СПИДом — 1,25 миллиона и около 2 миллионов соответственно — это почти ничего. Но каждая гибель — трагедия, и она тем страшнее, что смерть от бешенства невозможно предотвратить. Или, вернее, почти невозможно. Есть ли лечение от страшного заболевания? Давайте разбираться.
Краткий экскурс в вирусологию
Вирус бешенства относится к семейству имени самого себя — семейству рабдовирусов (Rhabdoviridae от древнегреч. rhabdos — «стержень», потому что по форме вирус похож на вытянутую пулю). Как и другие подобные вирусы, он покрыт оболочкой и имеет в качестве генома одноцепочечную РНК.
У вируса есть плоский и закругленный концы — поэтому его часто сравнивают с пулей. Для защиты от окружающей среды он покрыт гликопротеиновым каркасом со специфическими шипами: например, гликопротеин G помогает вирусу проникать в клетку — именно к нему вакцина от бешенства формирует антитела. Всего в мире насчитывают 7 штаммов вируса бешенства, но людей чаще всего заражает один — так называемый генотип 1. Он же распространен и в России.
Как происходит заражение и почему у человека почти нет времени
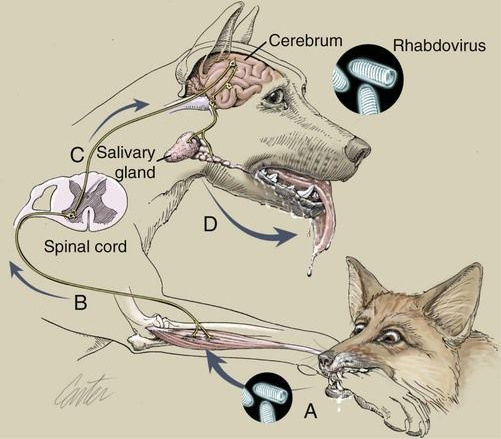
Чаще всего вирус попадает в тело человека или животного с укусом бешеного животного, но известны случаи заражения человека во время снятия шкур с больных животных: вирус проникал в организм человека через порезы и ссадины. В литературе описана и возможность аэрозольного заражения в пещерах, где гнездится большое количество инфицированных вирусом летучих мышей, — но это чрезвычайная редкость.
Чем ближе к голове располагается укус, тем быстрее развивается бешенство — длительность инкубационного периода напрямую зависит от близости к головному мозгу.
Основная проблема бешенства состоит в том, что у человека почти нет времени: несмотря на долгий инкубационный период, вирус практически не проявляет себя до манифестации симптомов, и иммунная система не успевает отреагировать и начать бороться с патогеном.
Попав в организм, вирус распространяется с бешеной скоростью — до 250–400 мм/сут — и поднимается по нервной системе вверх до мозга, пользуясь аксонным транспортом. В это время человека еще можно вылечить — укушенному прописывают экстренную вакцинацию. Но если симптомы уже проявились, то обычными методами человека не спасти — тело просто не успевает сразиться с пришельцем. Поэтому главная идея терапии бешенства состоит именно в том, чтобы дать пациенту как можно больше времени.
Практически сразу после инфицирования нарушается синтез тетрагидробиоптерина (кофермента, участвующего в метаболизме аминокислот фенилаланина и тирозина), что приводит к нарушению синтеза ряда нейромедиаторов, например дофамина и адреналина. Летальность заболевания на стадии появления симптомов составляет 100%.
Выделяют три стадии бешенства:
- Продромальная — на этой стадии появляются первые локальные симптомы: место укуса болит и воспаляется. В этот же период может подняться температура и развиться общая слабость.
- Энцефалитная — эта стадия начинается через 2–3 дня после появления первых симптомов. В этой фазе заболевания появляются характерные для бешенства симптомы: спазмы мышц, агрессия, гидрофобия, боязнь света и шума, повышенная потливость и слюноотделение. Температура поднимается до критической отметки — 40–41 градус. Если пациент не погибает, болезнь переходит в заключительную, паралитическую стадию — такое встречается примерно у 20% пациентов.
- Паралитическая — у пациента развивается паралич по типу Ландри (постепенный паралич всех мышц, начиная с места укуса). Психомоторное возбуждение ослабевает, и врач может отметить видимое улучшение состояния пациента. К сожалению, это улучшение — лишь затишье перед бурей: в течение 10 часов пациент неминуемо умрет от остановки сердца или паралича дыхательного центра.
Заболевание (с первых симптомов до гибели пациента) продолжается от 5 до, в редких случаях, 10–12 дней.
Милуокский протокол: от идеи до реализации
Идея, что нужно дать человеку время самостоятельно справиться с вирусом, витала давно. Еще до Милуокского протокола отдельные врачи пытались найти лечение для страшного заболевания. Первым стал Майкл Хаттвик из Центра контроля за инфекционными заболеваниями в Атланте. Научное сообщество до сих пор спорит, действительно ли у ребенка, укушенного летучей мышью, было бешенство и действительно ли он вошел в активную стадию заболевания, как утверждают врачебные протоколы.
10 октября 1970 года в больницу Атланты доставили шестилетнего мальчика, укушенного в большой палец руки летучей мышью. Мышь исследовали и пять дней спустя подтвердили, что она больна бешенством. В течение следующих 14 дней мальчик получал ежедневную вакцину против бешенства, но к 30 октября стал сонливым, что списали на начинающуюся простуду. Позже температура у него поднялась до 40,3, а шея «одеревенела», врач объяснил это реакцией на вакцину и посоветовал «на всякий случай» обратиться в госпиталь. 14 ноября речь мальчика стала неразборчивой, левая сторона тела онемела, он утратил координацию и впал в полукоматозное состояние. Тогда-то в игру и вступил доктор Майкл Хаттвик, который предположил, что больного убивают слишком быстро развивающиеся симптомы.
Его план состоял в том, чтобы лечить все симптомы в момент их возникновения и предотвратить их одновременное действие: против судорог применялись антиконвульсанты, против спазма трахеи — трахеотомия. Постепенно проявления болезни прекратились, и через три месяца ребенок покинул больницу.
На этот случай обратили внимание, но ничем по-настоящему неожиданным он не стал — большинство врачей не верили в возможность спасти пациента и считали случай фальсификацией. Большинство, но не все. И в 2004-м попытку дать пациенту время повторили.
12 сентября 2004 года в США пятнадцатилетняя Джина Гис была укушена в указательный палец левой руки летучей мышью. Так как царапина была поверхностная, родственники просто промыли рану перекисью и не стали обращаться за вакцинацией. Через 37 дней один за другим появились симптомы бешенства: сонливость и покалывание в левой руке; через два дня ухудшение зрения, потеря равновесия; на следующий день — тошнота и рвота без повышения температуры, частичная атаксия обеих рук; позже слабость в левой ноге, неразборчивая речь. На пятый день появились лихорадка, прерывистость речи, нистагм, тремор левой руки и судороги.
Джина была госпитализирована в госпиталь в Милуоки, и лабораторные исследования подтвердили бешенство в активной фазе. К этому времени Джина уже не могла самостоятельно дышать. На второй день госпитализации лечащий врач Джины Родни Уиллоуби предложил родителям экспериментальный метод лечения — ввести Джину в искусственную кому с помощью смеси седативных препаратов.
Искусственная кома на тот момент использовалась в терапии пациентов с обширными повреждениями мозга, травмами и инсультами. Введение пациента в кому при терапии бешенства звучало абсурдно и опасно — и всё же это сработало. На третий день госпитализации девочке ввели рибавирин — противовирусный препарат, который часто применяют при терапии гепатита С и некоторых других заболеваний. Врачи надеялись, что рибавирин активизирует иммунную систему пациентки, что поможет выработать достаточное количество антител. На следующий день к рибавирину добавили амантадин (противовирусный и антипаркинсонический препарат, стимулирующий выработку дофамина). На восьмой день подобной терапии в сочетании с поддерживающими лекарствами в крови девочки обнаружили антитела к вирусу бешенства. Это была маленькая победа — до этого увидеть иммунный ответ у непривитого человека никому не удавалось. На двенадцатый день девочка очнулась, на четырнадцатый восстановилось произвольное движение глаз, на девятнадцатый Джина уже могла произвольно двигать ногами и руками. К двадцать третьему дню Джина могла сидеть и держать голову прямо.
Анализы, сделанные на тридцать первый день, показали отсутствие вируса в организме, но до полного выздоровления было еще далеко — ближайшие полгода Джина принимала препараты, помогающие восстановить функции организма, и проходила курс реабилитации.
Окончательно Джину выписали только в январе 2005-го, и через шесть месяцев она уже передвигалась самостоятельно.
Сейчас Джине 32 года, она закончила колледж по специальности биология и занимается болезнями летучих мышей, а еще родила двоих детей. Единственное, что напоминает ей о бешенстве, это невозможность бегать.
Критика Милуокского протокола и попытки воспроизвести его в других странах
Случай Джины Гис потряс страну. Произошедшее называли чудом и прославляли врачей, предложивших экспериментальную терапию. Но и критики было немало: кто-то полагал, что Джине просто повезло родиться с очень сильным иммунным ответом. Кто-то — что вирус бешенства, попавший в ее организм, был чрезвычайно ослаблен или что у некоторых людей существует генетическая предрасположенность к облегченному, не смертельному течению заболевания. Кто-то и вовсе считал всю историю мистификацией. Как бы то ни было, требовалось подтверждение того, что Милуокский протокол действительно работает. Доказать это можно было одним-единственным способом — вылечив кого-то еще.
Проблема заключалась в высокой стоимости терапии — на лечение Джины суммарно ушло около 800 000 долларов. Очевидно, что «повторение банкета» могли себе позволить либо очень богатые страны, либо очень богатые люди. При этом протокол вовсе не обещал стопроцентного выживания пациента. Сам доктор Уиллоуби, предложивший схему лечения, полагал, что выживаемость повышается лишь до 20–25% процентов. Однако без протокола выживаемости нет вовсе. Он же предположил, что в основном протокол работает для детей и подростков.
Первыми решились проверить протокол колумбийские доктора. В 2008 году восьмилетнюю Нелси Гомез укусил дикий кот. Девочка не была вакцинирована, и через месяц появились первые симптомы, после чего ее срочно госпитализировали. Врачи, решившие следовать протоколу, ввели пациентку в искусственную кому, в которой она провела две недели. Иммунный ответ Нелси был в десять раз сильнее, чем у Джины Гис, что вызвало отек мозга, с которым, впрочем, удалось справиться. Восстановление шло очень быстро: уже через несколько недель Нелси хорошо контролировала ноги и руки. Протокол сработал, но девочка через некоторое время скончалась — по всей видимости, заразившись внутрибольничной пневмонией.
Примерно тогда же, осенью 2008-го, зафиксировали еще один случай терапии по протоколу: пятнадцатилетний Марсиану Менесез из Бразилии заразился бешенством после укуса летучей мыши. Ему сделали экстренную вакцинацию, однако это не помогло — через месяц у мальчика развились симптомы бешенства. Врачи решили следовать протоколу и ввели пациента в искусственную кому. После выхода из нее Марсиану мог двигаться, но требовалась искусственная вентиляция легких. Через год поддерживающей терапии и реабилитации ребенок полностью восстановился. Сейчас ему 28 лет, он живет на родительской ферме.

Так или иначе, первые случаи подтвердили возможную эффективность протокола. К началу 2012 года в США было уже четыре подтвержденных случая выздоровления от бешенства по Милуокскому протоколу, всего в мире на тот момент было известно шесть таких случаев.
На сегодня зафиксировано около 35 случаев применения протокола, хотя отнюдь не все пациенты в итоге выжили — как и предполагал доктор Уиллоуби, итоговая выживаемость составляет около 20–25%.
В России лечение по Милуокскому протоколу было применено в 2011 году в Краснодарской клинической детской инфекционной больнице. Шестилетнего мальчика спешно ввели в кому, поддерживая организм препаратами. В таком состоянии он провел месяц, после чего вирус из организма исчез. К сожалению, мальчик погиб от инсульта, причину которого установить так и не удалось — скорее всего, он стал осложнением бешенства. Это был первый и единственный случай терапии по протоколу, после чего попыток в нашей стране больше не делали. Отчасти из-за высокой стоимости.
А что еще?
Помимо Милуокского протокола предлагаются и другие варианты терапии бешенства. Уже упоминавшийся рибавирин вместе с интерфероном-α и кетамином хорошо показали себя in vitro и на лабораторных животных, но не продемонстрировали эффекта на людях после первых проявлений бешенства. Основная проблема их использования в том, что препараты не могут проникнуть через гематоэнцефалический барьер в мозг, основную площадку действия вируса. Ряд ученых активно работает над созданием препарата, который был бы в состоянии преодолеть ГЭБ, — это привело бы к появлению по-настоящему действенного лекарства от бешенства.
Еще один вариант терапии схож с искусственной комой — это искусственная гипотермия, сильное охлаждение тела. Как и при искусственной коме, при гипотермии снижается уровень метаболизма, уменьшается окислительный стресс и другие деструктивные процессы — и организм получает больше времени для борьбы. На практике, впрочем, гипотермию еще не применяли.
Бешенство, несмотря на попытки лечения, всё еще остается болезнью со стопроцентной летальностью. Пока что лучшая защита от него — вакцинация, причем и животных, и человека. Впрочем, полноценная терапия с выживаемостью более 20%, скорее всего, уже не за горами.