Строго по рецепту. Опасности самолечения антибиотиками
Одной из мер борьбы с антибиотикорезистентностью в России стало введение рецептурной продажи антибиотиков. Однако зачастую это правило игнорируется: треть россиян покупают антибактериальные средства без рецепта и назначения врача. Возможные последствия такого самолечения — тяжелая аллергия, сердечно-сосудистые, эндокринные осложнения, поражение мозга и даже смерть. Рассказываем, как безграмотное лечение антибиотиками влияет на психику и соматику.
Последствия самолечения антибиотиками
Распространенность самолечения в России, согласно разным источникам, составляет от 39,3 до 75,7%. Одно из самых популярных средств самолечения — антибиотики. При этом многие даже не имеют представления, как они работают. 41,6% россиян думают, что антибиотики помогают при вирусных инфекциях и лечат ими простуду. Более 60% родителей дошкольников применяют их для лечения ОРВИ у детей. Все это приводит к высокой распространенности антибиотикорезистентности, которая уже стала причиной 700 тыс. смертей в год в мире, а также к увеличению случаев антибиотик-ассоциированных осложнений.
У 9,5% пациентов, занимающихся самолечением антибиотиками, развиваются тяжелые осложнения, включая:
- анафилактический шок, который без срочной медпомощи приводит к смерти;
- ангионевротический отек, способный сдавливать трахею и нарушать дыхание;
- сывороточноподобный синдром, вызывающий повреждение эндотелия сосудов и их воспаление.
Каждый год в России регистрируются случаи смерти, вызванные самолечением антибиотиками. Среди умерших есть и дети, над которыми ставили эксперименты дремучие родители.
Врачи (конечно, если они грамотные) всегда перед выбором и назначением антибиотиков учитывают соматический и психический статус пациентов. Человек без медицинских знаний не может полноценно оценить свое состояние. У людей пожилого возраста, пациентов с нейропсихическими заболеваниями, тяжелыми патологиями почек прием некоторых антибиотиков связан с высоким риском развития тяжелых осложнений со стороны ЦНС: от цефалгии, тревоги и депрессии до помрачения сознания, психоза, мании и судорог.
Сегодня в аптеках огромный выбор ушных, назальных, глазных капель с антибиотиками. Многие из них обладают ототоксичностью и вестибулотоксичностью. В первом случае речь идет о способности медикамента вызывать дисфункцию структур внутреннего уха, во втором — провоцировать расстройства равновесия. Возможные последствия самолечения такими препаратами — снижение слуха, головокружение, нарушение координации движений.
Гремучая смесь — сахарный диабет и самолечение антибиотиками. Определенные антибиотики нарушают углеводный обмен и приводят к развитию гипо- или гипергликемии. У диабетиков, получающих сахароснижающую терапию, прием этих препаратов может закончиться гипогликемической комой.
С огромной осторожностью к выбору антибиотика нужно относиться при наличии сердечно-сосудистых заболеваний, так антибактериальные препараты (например, из группы макролидов) способны удлинять интервал QT, провоцировать желудочковую тахикардию и увеличивать сердечно-сосудистую смертность.
Многие россияне консультируются по поводу приема лекарств не с врачами, а с аптечными работниками. Согласно приказу Минздрава, фармацевты, работающие в аптеках, обязаны информировать покупателей о правилах приема, хранения препаратов, их побочных эффектах и взаимодействии с другими лекарствами. Исследование иркутских ученых показало, что в большинстве случаев этот приказ не выполняется из-за недостатка знаний о воздействии медикаментов на человеческий организм. В программах подготовки провизоров очень мало времени отводится на фармакологию и фармакотерапию, специалисты со средним фармобразованием и вовсе не имеют о них представления.
Родители-экспериментаторы и смертельные инъекции
К антибиотикам, часто назначаемым в клинической практике, относятся препараты с содержанием цефтриаксона. Они вводятся в организм с помощью инъекций и применяются для лечения бактериальных инфекций мочевыводящих путей, брюшной полости, нейроинфекций, пневмонии. В течение последних десятилетий в медлитературе регулярно появляются сообщения о летальных исходах после использования препаратов с цефтриаксоном. Российские ученые изучили эту проблему и пришли к выводу, что в большинстве случаев смерть провоцируют не сами антибиотики, а их безграмотное применение.
Существует автоматизированная система «Фармаконадзор», предназначенная для сбора и анализа информации о случаях нежелательных реакций, осложнений и смерти, связанных с применением лекарственных средств. С мая 2019 по ноябрь 2022 года в ней было зарегистрировано 122 случая смерти пациентов, применявших препараты с цефтриаксоном. В 86 случаях наблюдалась неоспоримая связь между антибиотикотерапией и летальностью.
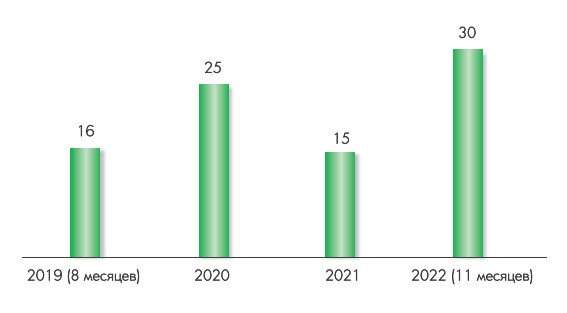
Среди умерших были люди разного возраста, в том числе и дети.
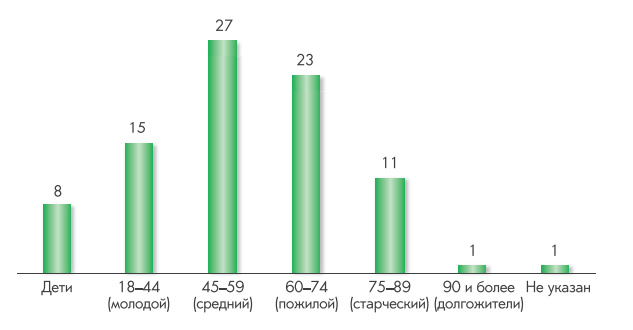
Почти 30% летальных исходов были связаны с самолечением, в том числе три детские смерти. В двух случаях родители изменили способ приготовления лекарства.
Препараты с цефтриаксоном отпускаются только по рецепту и не предназначены для употребления в домашних условиях. При их применении очень важно соблюдать правила приготовления раствора для инъекций. Цефтриаксон выпускается в виде порошка, который можно разводить в однопроцентном растворе лидокаина (если пациент взрослый) или в воде для инъекций. Нарушение этих правил приводит к опасным осложнениям. Например, применение более высокопроцентного раствора лидокаина нарушает работу сердечно-сосудистой системы, увеличивает тяжесть аллергических реакций и вероятность развития анафилактического шока.
Родители одного из умерших додумались развести порошок в 10-процентном растворе лидокаина. Введение средства 4-летнему ребенку привело к спазмированию мышц, нарушению сознания, дыхательной дисфункции. Родители и прибывшие медики пытались реанимировать мальчика в течение 40 минут, но у них ничего не вышло.
Кроме антибиотиков, лекарственные отравления у детей зачастую провоцируют НПВП и, казалось бы, безобидные сосудосуживающие назальные капли. Бывали случаи, когда при лихорадке у ребенка тревожные родители, опасаясь развития фебрильных судорог, каждые 15 минут давали ему препараты с парацетамолом/ибупрофеном.
Отравление нафазолиновыми препаратами, предназначенными для лечения ринита, лидирует среди причин попадания детей в токсикологическое отделение. Более трети интоксикаций нафазолином связаны с избыточным вливанием сосудосуживающих капель в нос. Почти 30% случаев вызваны «инновационным» способом лечения детского ринита: некоторые родители-экспериментаторы промывают нос детям не морской водой или физраствором, а нафазолином.
Провокаторы глухоты и вестибулярных расстройств
К популярным антибиотикам относятся аминогликозиды (амикацин, неомицин, гентамицин, тобрамицин). Они выпускаются в виде таблеток, входят в состав многих популярных мазей, назальных, глазных, ушных капель. Распространенные побочные эффекты этих веществ — нарушение слуха и вестибулярные расстройства.
Токсическое воздействие на органы слуха оказывают не только аминогликозиды, выпускаемые в виде ушных капель, но и другие формы. Например, неомициновые препараты способны провоцировать тугоухость даже при пероральном приеме или введении в полость абсцессов. При этом нарушение слуха зачастую возникает не во время применения антибиотиков, а спустя недели и даже месяцы после лечения.
Вестибулярные расстройства, вызываемые аминогликозидами, могут проявляться в виде головокружения, нарушения статического и динамического равновесия. Безграмотное применение гентамицина может привести к необратимой «поломке» вестибулярного аппарата.
На медицинском портале uMEDp описан случай самоврачевательства аминогликозидами:
Пациентка из-за обострения хронического отита самостоятельно назначила себе два вида ушных капель: с тобрамицином и с гентамицином. Применение сразу нескольких вестибулотоксических веществ вывело из строя периферическое звено вестибулярной системы, расположенное в ушном лабиринте.
На фоне самолечения у женщины появились ощущение шаткости при ходьбе и головокружение. Мучительные симптомы продолжались 3,5 месяца, что наконец заставило ее обратиться к врачам. Проведенное обследование выявило у пациентки нистагм — непроизвольные колебательные движения глаз, связанные с декомпенсацией тонуса лабиринта внутреннего уха. Данное состояние не дает человеку сфокусироваться на предметах и адаптироваться к изменяющимся внешним условиям.
Наиболее часто аминогликозиды провоцируют осложнения при:
- превышении рекомендуемой дозировки;
- длительности лечения более двух недель;
- повторной антибиотикотерапии;
- совместном использовании с другими ототоксическими препаратами (например, с диуретиком, содержащим фуросемид);
- почечной недостаточности.
Клинические исследования демонстрируют, что 17–33% пациентов имеют генетическую предрасположенность к потере слуха при применении аминогликозидов. В частности, к ним относятся люди с распространенной мутацией m.1555A>G. Ее встречаемость в общей популяции составляет 0,2%.
Распространенность мутации m.1555A>G среди пациентов с потерей слуха — 33–59%.
Три года назад агентства EMA и MHRA внесли в инструкции к аминогликозидам информацию о высокой вероятности развития глухоты у людей с мутацией m.1555A>G. При наличии мутации либо подозрении на нее рекомендовано заменить аминогликозиды на другие препараты. Перед повторной либо длительной терапией этими антибиотиками требуется проведение генетического теста.
К сожалению, в инструкциях к аминогликозидам, зарегистрированных в России, такой информации нет.
Влияние фторхинолонов на углеводный обмен
В 2013 году Национальный университет Тайваня опубликовал результаты масштабного исследования с участием 78 433 человек, в котором изучалась способность антибиотиков разных групп влиять на уровень глюкозы в крови. Оказалось, что наиболее выраженный эффект на гликемию оказывают фторхинолоны (препараты с левофлоксацином, ципрофлоксацином, моксифлоксацином). Их применение может приводить как к гипергликемии, так и к гипогликемии.
Информация о способности фторхинолонов нарушать углеводный обмен есть в инструкциях к препаратам. Однако в них не указывается о возможности развития гипогликемической комы у отдельных групп пациентов.
Согласно исследованию FDA, применение фторхинолонов пожилыми людьми, пациентами с сахарным диабетом, получающими сахароснижающую терапию, может привести к очень сильной гипогликемии (вплоть до развития комы).
В медлитературе описаны случаи гипогликемической комы, которые были вызваны фторхинолонами и закончились смертью. Стоит отметить, что у большинства умерших пациентов была почечная недостаточность, которая повышает риск гипогликемии.
Так как фторхинолоновые препараты влияют на углеводный обмен, диабетикам стоит избегать самолечения ими. Врачи, назначающие эти антибиотики пациентам с СД, должны информировать их о возможных побочных эффектах и рекомендовать тщательный контроль гликемии во время лечения.
Нейротоксические эффекты антибиотиков
Антибиотики способны преодолевать гематоэнцефалический барьер, отделяющий ЦНС от кровеносного русла, и накапливаться в головном мозге, вызывая головную боль, депрессивные симптомы, психозы и судороги. Медики из Массачусетской больницы общего профиля, изучив 391 клинический случай, выделили три типа антибиотик-ассоциированной энцефалопатии (поражения мозговой ткани):
- Первый тип характеризуется возникновением спазма мышц и судорог через несколько дней после начала антибиотикотерапии. Обычно такая симптоматика кратковременная и проходит самостоятельно. Ее основные провокаторы — цефалоспориновые и пенициллиновые препараты.
- При втором типе поражаются некоторые дофаминовые и глутаматные рецепторы, что приводит к судорогам и психозам. Виновники этих симптомов — антибиотики группы макролидов, фторхинолонов, сульфаниламидов.
- Третий тип возникает только при применении антибактериальных и антипротозойных препаратов группы 5-нитроимидазола. Нарушается работа мозжечка, что проявляется шаткой походкой, нарушением координации.
Среди антибиотик-ассоциированных нейропсихических нарушений, фиксируемых Росздравнадзором, лидируют депрессия и галлюцинации, следом идут тревога и острые психозы.
Главные провокаторы этих состояний — фторхинолоны (особенно препараты с левофлоксацином). Зачастую их нейротоксичность проявляется уже в первый день лечения. Отмена препарата приводит к быстрой нормализации состояния.
Риск развития антибиотик-ассоциированной энцефалопатии повышен у пожилых людей, пациентов с нейропсихическими заболеваниями и почечной недостаточностью.
При нарушении функции почек повышается риск не только нейротоксических, но и других побочных эффектов антибиотиков. Почечная недостаточность увеличивает период полувыведения лекарств из организма, что приводит к их повышенной концентрации в крови в течение долгого периода. Пациентам с болезнями почек необходима коррекция дозы и режима приема антибиотиков. Схема лечения подбирается врачом после оценки функции почек с помощью лабораторных тестов.
Людям с депрессией и другими психическими расстройствами, получающим медикаментозную терапию, требуется грамотный выбор антибиотика: психотропные препараты могут повышать риск побочных эффектов противомикробных средств. Например, одновременный прием СИОЗС и антибиотика с линезолидом может привести к гипертоническому кризу и серотониновому синдрому. Последний проявляется повышенной тревожностью, делирием, манией.
Повышение сердечно-сосудистого риска
Лонгитюдное исследование с участием 36 429 женщин продемонстрировало, что длительное применение (в течение ≥2 месяцев) антибиотиков увеличивает риск ишемической болезни сердца или инсульта на 32%.
Многие антибиотики обладают кардиотоксичностью, поэтому людям с сердечно-сосудистыми заболеваниями особенно опасно практиковать самолечение. Кардиотоксические препараты встречаются даже среди макролидов, считающихся наиболее безопасностыми. Например, к ним относятся антибиотики с содержанием азитромицина. Если у здоровых людей азитромициновые препараты редко провоцируют осложнения, то у пациентов с сердечно-сосудистыми патологиями могут удлинять интервал QT, отражающий длительность электрического сердечного цикла.
Увеличение этого показателя ассоциируется со значительным возрастанием риска желудочковой тахикардии и ее последствий — фибрилляция желудочков и остановки сердца.
Российские эксперты рекомендуют избегать приема антибиотиков с азитромицином следующим категориям пациентов:
- с диагностированной аритмией, декомпенсированной сердечной недостаточностью, врожденным/приобретенным синдромом удлиненного интервала QT;
- с недостатком калия, магния и прочих электролитов в организме;
- принимающим антиаритмические и другие лекарственные средства, удлиняющие интервал QT;
- пожилым лицам.

