«Мы освоили всю палитру методов бариатрии и применяем индивидуальный подход к пациенту». Интервью с хирургами Сеченовского университета об оперативном лечении ожирения
Бариатрическая операция — хирургический метод лечения ожирения, позволяющий быстро сбросить лишние килограммы (конечно, при соблюдении рекомендаций пациентом). Помимо снижения веса, операция обладает множеством других лечебных эффектов, включая нормализацию гликемии, артериального давления, репродуктивной функции, снижение сердечно-сосудистого риска. О том, какие современные технологии применяются в бариатрической хирургии, и о важности персонализированного подхода «Нож» поговорил с врачами Клиники факультетской хирургии Сеченовского университета — директором клиники, онкологом Федором Петровичем Ветшевым и бариатрическим хирургом Виталием Игоревичем Красновским.
— Федор Петрович, расскажите, как давно в вашей клинике проводятся бариатрические операции и какие современные технологии внедрены в хирургическую практику?
— Клиника факультетской хирургии Сеченовского университета — одна из старейших в России, за время ее работы накоплен огромный опыт не только бариатрической хирургии, но и хирургической гастроэнтерологии в целом. Для нас бариатрия не является каким-то наиболее приоритетным или сложным направлением, в клинике проводятся и более трудоемкие операции. Например, наши врачи занимаются гастроэнтерологической онкологической хирургией.
Бариатрия в клинике практикуется с 1980-х годов, за этот период накоплен опыт проведения операций как по методикам, которые применялись в СССР, так и по инновационным. У нас на сегодняшний день выполнено порядка 600 бариатрических операций. Вторую жизнь бариатрия получила после того, как в работу внедрили миниинвазивные технологии. Сначала мы стали проводить лапароскопические операции, а после и роботизированные.
Первоначально эти технологии были отработаны на более сложных задачах. В частности, они применялись при оперировании пациентов с раком желудка, пищевода. После мы задумались об их внедрении в бариатрическую хирургию. К сожалению, руководство долгое время эту идею не поддерживало, так как считало, что миниинвазивная бариатрия — прерогатива частных клиник, а не крупного федерального центра. Наша клиника в первую очередь должна выполнять план госгарантий бесплатного оказания населению высокотехнологичной медпомощи, а бариатрия — это платная медицинская услуга.
Тем не менее нам удалось внедрить миниинвазивные технологии в бариатрию. В нашей клинике выполнено более 60 миниинвазивных бариатрических операций, в том числе рукавные резекции, минигастрошунтирование, а также робот-ассистированные операции — эксклюзив для нашей страны. В России есть чуть более 40 роботических комплексов, но далеко не везде на них выполняются бариатрические операции.
— В чем суть роботизированной хирургии и какие у нее преимущества?
— При проведении роботизированных операций применяется американская технология da Vinci, известная с 2000-х годов. Тогда был разработан первый рабочий комплекс. С тех пор появилось уже четыре генерации роботической платформы.
Робот-ассистированная хирургическая система состоит из трех консолей. За первой сидит хирург и управляет роботом с помощью джойстика.
Вторая консоль подведена и подключена непосредственно к пациенту. Там находятся четыре манипулятора: три рабочие «руки» и одна «рука», держащая камеру. Третья консоль отвечает за энергообеспечение.
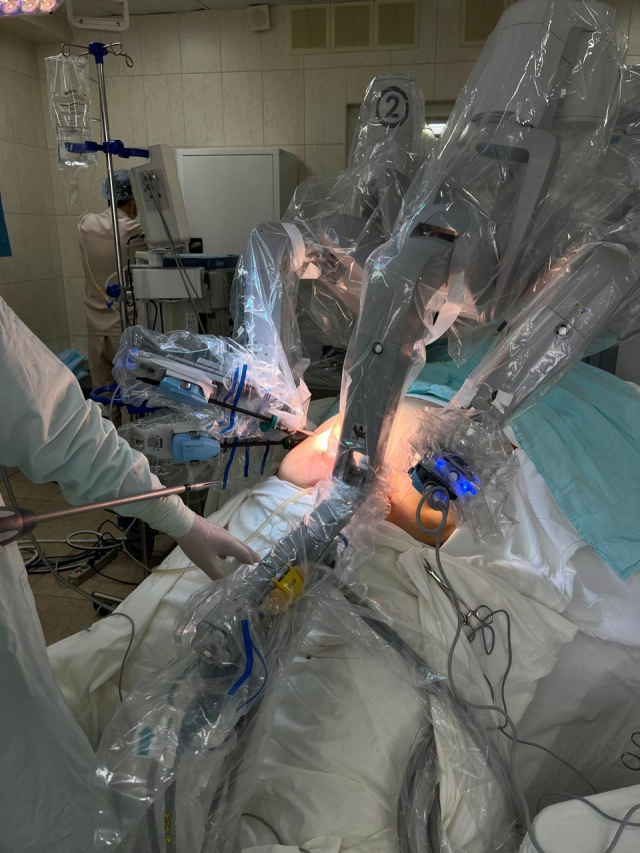
Робот-ассистированные операции абсолютно безопасны. Робот самостоятельно не выполняет ни одной манипуляции. Все его движения — это ретрансляция движений рук хирурга. Более того, робот при возникновении малейшей угрозы для пациента останавливается.
В некоторых направлениях хирургии робот-ассистированные операции стали незаменимы и считаются золотым стандартом. Например, робот активно применяется в гинекологической хирургии, при оперировании пациентов с раком простаты. В бариатрию он только начинает внедряться.
Робот увеличивает себестоимость операции, так как эта техника дорогостоящая. Также увеличивается время операции, потому что робота нужно технически подключить. Однако у робот-ассистированной хирургии есть неоспоримые преимущества как для хирурга, так и для пациента.
За счет стабильного 3D-изображения и других технических возможностей робот позволяет хирургу работать прецизионно, с ювелирной точностью.
Способность робота останавливаться при малейшей неверной манипуляции защищает пациента от хирургической агрессии, а сам хирург перестает быть заложником собственных ошибок. Доказано, что при проведении роботизированных операций снижается количество травм, кровотечений.
В нашем телеграм-канале есть несколько видео, демонстрирующих работу робота-хирурга.
— Какие преимущества получают пациенты при проведении бариатрии в вашей клинике?
— У пациентов с ожирением часто есть тяжелые сопутствующие заболевания со стороны сердечно-сосудистой, эндокринной, опорно-двигательной и других систем организма. Для проведения операций у них требуется работа мультидисциплинарной команды. Во многих клиниках такой команды нет, поэтому они боятся браться за коморбидных пациентов: если во время операции что-то пойдет не так, нужного специалиста рядом не окажется. Я знаю, что по договору частные клиники при возникновении непредвиденной ситуации во время бариатрической операции просто вызывают бригаду «скорой помощи», которая увозит пациента в федеральный центр.
Наша клиника ни от кого не зависит. Мы полностью готовы к любым ситуациям, так как у нас есть все необходимые специалисты.
С нашими пациентами работает мультидисциплинарная команда: хирурги, эндокринологи, гастроэнтерологи, кардиологи и целый ряд других специалистов. Поэтому мы берем тяжелых пациентов, от которых другие клиники отказываются.
У нас есть три реанимационных отделения, в том числе кардиореанимация, что позволяет брать пациентов с нарушениями сердечного ритма, постинфарктными изменениями. Благодаря клинике нейрохирургии мы берем пациентов после инсульта. В эндокринную клинику поступают пациенты с тяжелым метаболическим синдромом для подготовки к операции. Среди наших пациентов много людей с сахарным диабетом 2 типа и диабетическими осложнениями. С ними работают специалисты глазной клиники, сосудистые хирурги.
Пациент, приходящий к нам, имеет возможность получить комплексное лечение. Например, у нас есть целый пул пациентов, которым требуется кардиохирургическая операция из-за выраженных атеросклеротических изменений коронарных сосудов. Таким пациентам сначала выполняется бариатрическая операция, а после они переходят в кардиохирургию, где им проводится вторая операция.
Другой вариант — пациенты из травматологии, у которых из-за ожирения «вылетают» коленные и другие суставы. Многие их них стоят в очереди на протезирование тазобедренных, коленных суставов. Невозможно заменить сустав, если человек не сбросит вес. Поэтому сначала пациенту выполняют бариатрию, а через несколько месяцев после операции ему могут выполнить в нашей клинике эндопротезирование.
Также у нас есть клиника пластической хирургии, где пациентам, похудевшим после бариатрии, выполняются эстетические хирургические операции (абдоминопластика, операция на молочной железе и т.д.).
— Есть ли в вашей команде психиатры?
— По-соседству с нашим центром находится клиника психиатрии, в ней есть группа психиатров, специализирующихся на гастроэнтерологических пациентах. 35% таких пациентов требуется помощь психолога, психиатра или даже невролога.
Согласно международным стандартам, для бариатрических пациентов психиатрическое консультирование является обязательным.
— Увеличивает ли бариатрическая операция онкориск?
— Нет, сама бариатрическая операция онкологический риск не повышает. Другое дело, что она может быть выполнена пациентам, которые находятся в группе риска по развитию онкозаболеваний. И если такого пациента комплексно не обследовали до операции и не оценили риски, то в отдаленном периоде существует вероятность возникновения у него злокачественной опухоли.
В медлитературе описаны отдельные клинические случаи, когда после бариатрической операции в «отключенном» желудке возникала та или иная опухоль. Это возможно только при недооценке рисков на дооперационном этапе.
В нашей клинике такой ситуации быть не может, так как пациенты проходят очень тщательную диагностику. Мы — крупнейший федеральный центр, у нас полноценное техническое оснащение, нет недостатка в каких-либо диагностических процедурах. В клинике есть КТ, МРТ, ПЭТ КТ, эндоскопия. К нам регулярно приезжают действующие врачи для повышения квалификации, мы их обучаем разным ситуациям, в том числе работать с новейшим диагностическим оборудованием.
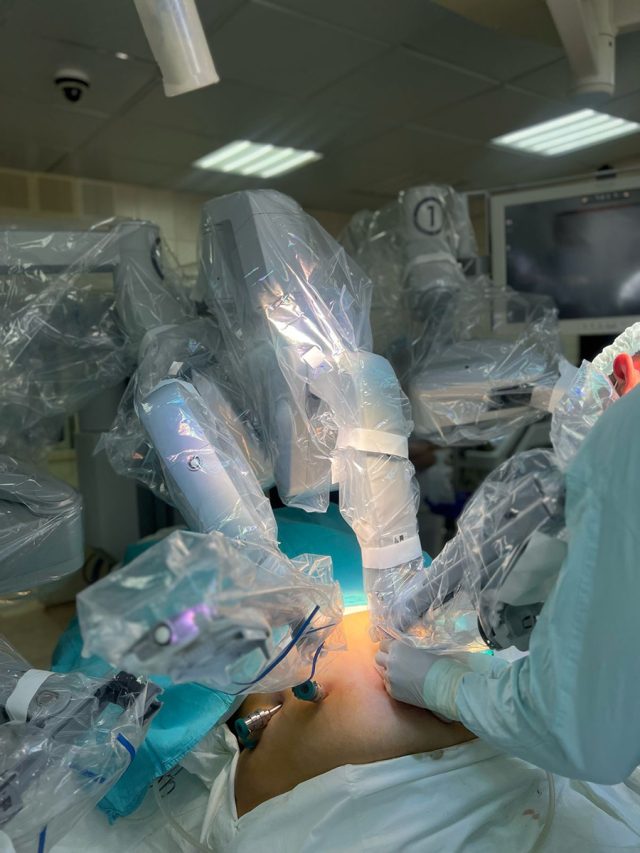
— Приходилось ли вашей команде переделывать операции за другими хирургами?
— Да, нам довольно часто приходится исправлять ошибки других хирургов. К сожалению, сегодня в бариатрической хирургии нет единого стандарта. Каждый хирург в праве делать ту операцию, которую он считает нужной. И существует много частных центров, известных бариатрических хирургов, которые в большинстве случаев делают пациентам одну и ту же операцию. Им нравится какая-то определенная методика, они ее применяют каждый день ко всем подряд. И мы порой сталкиваемся с абсолютно чудовищными, казуистическими, вопиющими результатами работы других хирургов, которые приходится переделывать.
Мы считаем своим долгом проводить пациент-ориентированный отбор возможных методов лечения исходя из ситуации конкретного пациента.
Когда к нам поступает новый пациент, мы консилиумом принимаем коллегиальное решение о применении того или иного метода баритарии. За счет персонализированного подхода к каждому пациенту значительно снижаются риски послеоперационных осложнений и повышается эффективность операции.
Более подробно о разных методиках бариатрических операций и их эффективности расскажет опытный бариатрический хирург нашей клиники Красновский Виталий Игоревич.
— Виталий Игоревич, какие существуют виды бариатрических операций, кому они показаны и что лежит в основе выбора той или иной методики?
— Бариатрические операции можно разделить на три типа. Первый — рестриктивные операции, направленные на уменьшение объема желудка. В частности, к ним относится продольная резекция желудка. После рестриктивной операции человек быстро насыщается небольшим количеством пищи.
Второй тип — мальабсорбтивные шунтирующие операции. Они направлены не только на уменьшение объема желудка, но и на подключение к нему путем анастомозирования (соединения) тонкой кишки, что воссоздает мальабсорбцию — нарушение всасываемости питательных веществ. За счет мальабсорбции у пациентов в СД 2 нормализуется уровень глюкозы в крови.
Существуют разные варианты шунтирующих операций:
- Одноанастомозное минигастрощунтирование, которое может быть выполнено на короткой, стандартной либо длинной петле. Петля — это отрезок тонкого кишечника, который мы будем отключать от акта пищеварения. Кроме него, из процесса пищеварения исключаются большая часть желудка и двенадцатиперстная кишка.
- Двуханастомозное гастрошунтирование — методика прошлого века, в настоящее время применяется редко.
- Билиопанкреатическое шунтирование — «выключение» около 90% тонкого кишечника. Такая операция показана людям с ожирением и длительным, очень декомпенсированным СД 2.
Третий вид операций — комбинированные, когда есть эффект и рестрикции, и мальабсорбции. Это уже авторские методики.
Если говорить об общих показаниях к бариатрическим операциям, то, согласно рекомендациям 2022 года, к ним относятся:
- ИМТ ⩾35.
- ИМТ ⩾30 и наличие тяжелых сопутствующих заболеваний: сердечно-сосудистой системы (ишемическая болезнь сердца, артериальная гипертензия 3-4 степени), сахарный диабет 2 типа, стеатогепатоз (жировая болезнь печени).
Если детально говорить о показаниях к той или иной бариатрической операции, нужно ориентироваться на результаты лабораторного и инструментального обследования конкретного пациента.
Бариатрический хирург должен проводить не свою любимую операцию, ту, которую ему проще сделать. Его задача — выполнить операцию, которая подойдет индивидуально конкретному пациенту.
Например, пациент выполняет гастроскопию. Это очень важное обследование, которое нужно пройти любому бариатрическому пациенту. Если при проведении гастроскопии обнаруживается рефлюкс-эзофагит (заброс желудочного сока в пищевод) или грыжа пищеводного отверстия диафрагмы, такому пациенту противопоказана продольная резекция в ее стандартном выполнении. Нужно либо делать модификацию стандартной продольной резекции, либо смотреть в сторону шунтирующей операции.
Если у пациента во время той же самой гастроскопии будет выявлен дуоденогастральный рефлюкс (заброс содержимого двенадцатиперстной кишки в полость желудка), ему противопоказано выполнение стандартной шунтирующей операции, и ее нужно модифицировать.
При выборе метода операции врач должен учитывать очень много деталей. Если он этого не делает, то клинические проявления имеющихся у пациента заболеваний усилятся.
В нашей клинике выполняются все виды бариатрических операций, и мы можем подобрать оптимальный вариант бариатрии практически для любого пациента.
Недавно к нам обратилась пациентка, у которой обследование выявило и рефлюкс-эзофагит, и грыжу пищеводного отверстия диафрагмы, и дуоденогастральный рефлюкс. Мы ей смогли предложить на выбор два варианта бариатрии.
— К бариатрической операции прибегают, когда консервативные методы похудения оказываются неэффективны. Почему не любое ожирение можно победить с помощью диеты, физической активности?
— Многие специалисты рекомендуют пациентам с ожирением диетотерапию, занятия спортом и другие консервативные методы. Всё это обязательно нужно пройти. Но эти методы не всегда эффективны. Например, диета будет работать только до определенного момента, до определенного ИМТ пациента. Чем больше ИМТ, тем проблематичнее скинуть вес.
Да и диета диете рознь. Не каждая диета или система питания полезна для организма. Например, модные сегодня кетодиеты очень специфичны и показаны узкому пулу пациентов. Человек, сидящий на такой диете, должен обязательно находиться под контролем специалистов (эндокринолога, диетолога), регулярно контролировать уровень кетонов в крови.
Зачастую пациентам с ожирением предлагают «зашить рот» и начать голодать. Но давайте разберемся, так ли голодание полезно и что происходит с организмом, когда мы надолго отказываемся от еды. У нас есть такой орган, как желчный пузырь. По сути, это орган-резервуар: он ничего не продуцирует, а просто накапливает желчь, которая выделяется клетками печени. Попав в желчный пузырь, желчь «ждет», когда мы начнем есть. При поступлении пищи в организм, она отправляется в желудочно-кишечный тракт, где выполняет различные функции, связанные с пищеварением.
Когда мы длительное время отказываемся от еды (например, практикуем интервальное голодание), желчь загустевает и застаивается в желчном пузыре. Дальше в нем образуется билиарный сладж (осадок), после — появляется песок, из которого формируются конкременты.
Прежде чем следовать какому-либо пищевому поведению, нужно проконсультироваться со специалистом, пройти скрининг, чек-ап организма, оценить наличие показаний и противопоказаний.
Если пациент хочет снижать вес с помощью физической активности, сначала нужно оценить ИМТ: при очень высоком индексе массы тела избыточная активность может привести к осложнениям. Например, пациент 5-10 лет ходит с весом 150 кг при росте 175 см. Он длительное время тягает на себе вес двух-трех стиральных машин, из-за чего идет огромная нагрузка на суставы. Что будет с таким пациентом, если он начнет таскать гантели-штанги в тренажерном зале? Скорее всего, в его суставах произойдут дегенеративные, дистрофические изменения.
— Многие позиционируют бариатрию как «волшебную таблетку»: сделаешь операцию и сразу похудеешь. Работает ли эта операция, если пациент после нее не соблюдает диету?
— Конечно, бариатрия — это не волшебная таблетка. Это инструмент, который позволяет действительно быстрее добиться желаемого результата, а также его удержать. Но стабильный эффект от операции будет только в том случае, если пациент выполняет все врачебные рекомендации. Например, если после бариатрии продолжать питаться стейками и тортами, то пациент не похудеет. Бариатрия — это история о здоровье, изменении образа жизни.
В нашей клинике всем пациентам после операции даются четкие индивидуальные рекомендации. Более того, я с ними на связи 24/7. Мне можно позвонить в будни, выходные, праздничные дни. Если я в это время не оперирую, то всегда подниму трубку или отвечу на сообщение. Каким бы глупым вопрос ни был, пусть лучше пациент задаст его мне, чем полезет в интернет, бариатрические чаты и нахватается вредных советов.
К нам часто приходят оперироваться семьями (например, мама с сыном либо супруг с супругой), и я заранее говорю таким пациентам, что послеоперационные рекомендации у них будут разные. Даже если ко мне придут два близнеца с одинаковым ИМТ и я им выполню одинаковые операции, требования к их образу жизни после бариатрии будут отличаться. Рекомендации подбираются индивидуально для каждого пациента, и то, что помогло соседу, вам не поможет!
На мой взгляд, бариатрический хирург обязан быть на связи со своими пациентами. Во-первых, это обеспечивает им психологическую поддержку, во-вторых — не дает сбиться с правильного пути.
Встречаются очень проблемные пациенты, до которых тяжело достучаться. Недавно мы прооперировали молодую пациентку, которая, кроме ожирения, имеет СД 2, неврологические и психические проблемы. Девушка всю жизнь находится в состоянии ожирения. На момент выполнения операции она весила порядка 140 кг. Пациентка принимает множество медикаментов, включая антидепрессанты. Короче, качество жизни ужасное.
Мы ей сделали операцию, всё неоднократно объяснили, выдали рекомендации на руки. Но я понимал, что имею дело со сложным пациентом, поэтому решил контролировать ее очень тщательно. И если бы я ей в один прекрасный момент не написал, то не узнал бы, что она нарушает рекомендации и экспериментирует с едой.
Пациентка объелась апельсином — продуктом с высокой кислотностью, который после бариатрии запрещен. Также она съела рыбку с лавашом, причем лаваш потреблялся в промышленном масштабе. Естественно, после этого у нее ухудшилось самочувствие и встал вес.
После разговора со мной она приехала повторно в клинику, где мы ей еще раз всё тщательно объяснили, разложили по полочкам.
— Насколько быстро снижается вес у пациента, выполняющего рекомендации?
— Скорость потери веса после бариатрии у каждого пациента индивидуальна. Она зависит от первоначального ИМТ, как долго пациент находится в этом весе, есть ли у него сопутствующие заболевания и от многих других факторов.
Если говорить про какие-то усредненные значения, то это около 6 кг в месяц. Первые два месяца после операции вес снижается быстрее, чем в последующие, так как для этого периода предусмотрено специфическое питание.
Эффективность похудения после бариатрии оценивается не только по снижению веса, но и по снижению объемов тела. Именно оценка этих показателей в совокупности позволяет пациенту понять: всё идет хорошо или нужно позвонить врачу, сдать анализы.
Вес после бариатрической операции может вставать. И это может происходить, даже если пациент соблюдает все рекомендации. Организму требуется время, чтобы адаптироваться к процессу похудения. Как только это произойдет, вес снова пойдет вниз.
Кроме того, у бариатрических пациентов вес может вставать и даже идти вверх, если операция выполнена безграмотно. Недавно к нам попала пациентка, которой выполнили продольную резекцию желудка в частной клинике. В течение четырех месяцев после операции она худела, а после вес остановился и пошел вверх.
Операция была выполнена открытым способом, и интересно, что эта была не стандартная продольная лапаротомия, а поперечная. Такой разрез обычно делают пластические хирурги (например, при выполнении абдоминопластики). Мы не очень понимали, почему был выбран такой странный оперативный доступ. Еще больше вопросов возникло, когда мы провели пациентке рентген желудка с контрастированием.
Рентген показал, что у пациентки не было оперативного вмешательства в области дна желудка. Однако достоверно известно, что если оставить хотя бы небольшую часть этой области, то у пациента будет рецидив.
Кроме того, у пациентки были серьезные послеоперационные осложнения, в том числе гигантская серома, нагноение, лигатурные свищи в области шва. Мы провели необходимые лечебные и диагностические процедуры, а после выполнили лапароскопическую реконструктивную операцию.
Удивительно, что первую операцию пациентке провели в клинике, где бариатрия вообще не практикуется. Это клиника экстренной хирургии, где плановой хирургии нет.
— С помощью каких механизмов бариатрия улучшает гликемию при СД2? От чего зависит выраженность ремиссии диабета после операции?
— В прошлом веке проводились различные операции на органах пищеварительного тракта, и хирурги заметили, что у пациентов после них не только снижается вес, но и нормализуется уровень глюкозы в крови при наличии СД 2. Врачи стали разбираться, почему так происходит. Эндокринологи говорили: «Этого не может быть, хирургия не способна спасти человека от диабета!» Хирурги в силу своей специализации не могли ответить эндокринологам, с помощью каких механизмов операция устраняет гипергликемию.
Ответ нашли биохимики и физиологи. В самом дальнем отделе тонкого кишечника находятся гормоноактивные клетки — кишечные инкретины. Активность этих клеток усиливает секрецию инсулина и снижает уровень глюкозы в крови. После бариатрической операции, во время которой «отключается» определенная часть тонкого кишечника, пища гораздо быстрее встречается с инкретиновой областью, что способствуют более быстрой нормализации гликемии.
У людей с СД 2 уже на вторые сутки после бариатрической операции происходит нормализация уровня глюкозы как натощак, так и после еды.
Примерно месяц назад к нам из Чукотки прилетела пациентка с ожирением и неуправляемым СД 2. Эта женщина входит в узкий пул пациентов, у которых ожирение возникло в результате сахарного диабета, а не наоборот. По месту ее жительства нет эндокринологической службы, поэтому она не получает должную терапию диабета. Пациентка уже несколько лет живет с сахарами выше 20 ммоль/л. Кроме того, у нее много других осложнений, связанных с ожирением.
Мы решили провести ей бариатрическую операцию, так как видели, что у пациентки очень высокая мотивация к лечению, она понимает проблему, хочет с ней бороться и не загубит результат. Наши эндокринологи подобрали ей оптимальную сахароснижающую терапию, и после достижения стойкой нормогликемии мы провели ей шунтирующую операцию. На сегодняшний день у нее сахара натощак 5,3-5,4, максимальные сахара после еды — 6,2-6,3.
Чтобы повысить шансы на стойкую пожизненную ремиссию диабета после бариатрии, важно скомпенсировать его еще до операции. У пациентов с уровнем глюкозы натощак ниже 6 и гликированным гемоглобином ниже 6,5 шансы на пожизненную стойкую компенсацию после бариатрии возрастают на 15% (конечно, при соблюдении всех рекомендаций).
— Как влияет бариатрия на сердечно-сосудистый риск, репродуктивную, опорно-двигательную систему?
— У человека с ожирением клапанная функция вен не может справляться с тем, чтобы прогонять по ним кровь. Сердечной мышце приходится больше работать, что отражается на давлении. При этом повышается не только артериальное, но и внутричерепное, внутриглазное давление. Если у пациента с ожирением есть еще и СД 2, то добавляется масса различных сопутствующих сосудистых патологий. К ним относятся ретинопатия, микро- макроангиопатия, нефропатия и прочие заболевания.
После бариатрии человек начинает активно худеть, что нормализует артериальное давление, липидный профиль, уровень мочевой кислоты, уменьшает выраженность диабетических сосудистых осложнений.
Бариатрическая операция способствует улучшению репродуктивной функции. Мой коллега не так давно защитил кандидатскую диссертацию на тему влияния бариатрии на фертильность женщин репродуктивного возраста. И он в ней четко отобразил со статистическими данными, что у женщин детородного возраста, которые не могли забеременеть из-за ожирения, через 1,5-2 года после бариатрии на 92% повышаются шансы на зачатие.
В нашу клинику очень много пациентов поступает от травматологов, которые не могут им выполнить эндопротезирование: при очень высоком ИМТ эта операция малоэффективна и может привести к осложнениям. Таким пациентам мы на первом этапе проводим бариатрию, а после они возвращаются на лечение к травматологам. Но возвращаются далеко не все. Например, если у человека первоначально был гонартроз 1-2 либо 2-3 степени, но без некротических изменений, то, сбросив после бариатрии вес, он вполне может перестать нуждаться в эндопротезировании. Практика показывает, что более 80% пациентов после бариатрии не нуждаются в травматологической операции.
— Как пациенту грамотно выбрать бариатрического хирурга?
— Уже на первичной консультации, когда пациент общается с хирургом, задает ему вопросы, можно понять, разбирается специалист в бариатрии или нет, придерживается ли он индивидуального подхода к лечению. Если пациент приходит к хирургу, а тот ему навязывает какой-то конкретный вид бариатрии, стоит пойти к другому специалисту. Если пациент просит сделать ему ту или иную операцию и хирург соглашается, от такого специалиста тоже нужно бежать.
Выбор метода проведения бариатрической операции должен основываться только на данных диагностики.


