Аптечная просрочка: можно ли принимать лекарства с истекшим сроком годности с точки зрения химии
Всё чаще в СМИ обсуждаются результаты исследований, показывающих, что многие лекарства сохраняют эффективность по истечении срока годности. К обсуждению этого журналисты приглашают экспертов — врачей и сотрудников фармкомпаний, хотя такой выбор не является корректным. Врачи, как правило, далеки от понимания химии и технологии, тогда как представители фармкомпаний больше заинтересованы в повышении продаж, чем в продлении срока годности. Кандидат химических наук Илья Чикунов пробует разобраться в проблеме с точки зрения химии.
Практически в каждом доме хранится импровизированная аптечка, где в беспорядке валяются блистеры, флаконы, тюбики и ампулы разных лекарств. Рано или поздно у части препаратов заканчивается срок годности, и у человека возникает вопрос, что же делать: выкинуть это добро или всё-таки можно его использовать? И если для обеспеченного человека простейшее решение очевидно — выбросить и купить свежий препарат, то для малообеспеченных граждан и жителей стран третьего мира это не всегда легко.
Представители фармкомпаний утверждают, что лекарства нельзя использовать, если оно просрочено. Мнения врачей на этот счет не так однозначны. За десятилетия существования современной фармакологии тема срока годности успела обрасти своеобразной мифологией. Рассмотрим популярные заблуждения.
Мифы о сроке годности лекарств
Как среди специалистов, так и среди обывателей популярны два мифа о лекарствах: что они всегда одинаково эффективны и, наоборот, что после истечения срока годности они неэффективны или даже вредны. Оба утверждения не соответствуют действительности. Распространенное заблуждение заключается в том, что лекарства одинаково эффективны. Регулирующие органы одобряют препараты, основываясь на их относительной эффективности в сравнении с инертными плацебо. Препараты редко бывают эффективными на 100%, но вера пациентов в их действенность — часть эффекта плацебо. Не только пациенты, но и врачи попадают в ловушку переоценки эффективности лечения. Исследования показывают, что значительное количество лекарств практически не оказывает существенного влияния на большинство людей и зачастую эффективно лишь на 50–75%.
Часто назначаемые лекарства от артрита, диабета и астмы действенны только для половины или менее пациентов (40–50%), а противораковые препараты — и того меньше (25%).
Так что почти все назначаемые лекарства попадают в категорию частично эффективных, а их действие зависит от множества факторов: состояния пациента, время введения и сопутствующей терапии.
Многие люди считают, что использование продуктов питания и лекарств после истечения срока годности опасно для здоровья. Однако эти сроки часто устанавливают из соображений маркетинга, а не безопасности. Из-за этого потребители ежедневно выбрасывают тонны пригодных к употреблению продуктов. Как фармацевтическая промышленность определяет сроки годности и почему в большинстве случаев они сильно занижены?
Производители лекарств проверяют стабильность и эффективность до указанного срока годности, но у них нет стимула для дальнейших проверок — это долго и дорого. Выгоднее продавать и разрабатывать новые лекарства. Исследования стабильности лекарств привлекают скорее крупных потребителей, чем производителей. На армейских складах хранятся огромные запасы различных препаратов, включая антидоты против воздействия химического оружия и обезболивающие средства. И по истечении срока годности их приходится заменять новыми, что ведет к финансовым расходам. Это стимулировало проведение исследований стабильности лекарств американскими и немецкими военными.

Что показали исследования: pro et contra
Многочисленные научные работы показали, что большинство лекарств остается стабильным и предположительно эффективным в течение длительного времени после истечения срока годности, указанного производителем.
Так, одно из самых цитируемых исследований — от 2006 года, проведенное на 122 различных лекарственных препаратах (3005 образцов) в рамках программы продления срока годности (SLEP) для силовых структур, — подтвердило, что в 88% случаев они сохраняли стабильность как минимум один год от первоначального срока годности, что в среднем составило 66 и достигало 107 месяцев. Из 2652 продленных лотов испортились только 18%. Остальные партии через 65 месяцев либо всё еще сохраняли активность (35%), либо их просто списали военные (47%). Из 479 лотов, которые в итоге испортились, ни один не деградировал до одного года, для 312 годность продлили дольше четырех лет.
В 2018 году в Германии оценили стабильность просроченных препаратов в ампулах, произведенных более 40 лет назад. В пяти из девяти ампул не были превышены установленные пределы содержания примесей. В ампулах, содержащих эпинефрин (адреналин), прокаин и дипиридамол, количество активного компонента снизилось до 70–86% и, следовательно, не соответствовало спецификации. Но для 88% всех партий сроки хранения продлили по крайней мере на один год.
Авторы утверждают, что сроки годности более пяти лет могут устанавливаться регулирующими органами для фармацевтических продуктов, которые по своей химической природе не склонны к разложению.
Еще 50 фармацевтических субстанций, возраст которых составлял 20–30 лет, а в некоторых случаях и больше, проанализировали в 2019 году. Эти субстанции — часть коллекции старых лекарственных препаратов Института фармации в Вюрцбурге (Германия), и они представляют широко используемые классы лекарственных средств, включая β-блокаторы, β-симпатомиметики, антихолинергические препараты, противоинфекционные средства, нестероидные противовоспалительные, антипсихотические, антигистаминные препараты и один антиаритмический. Результаты показали, что 44 из 49 протестированных веществ по-прежнему соответствуют спецификациям действующих фармакопей. Так, после более чем двух десятилетий хранения была продемонстрирована удивительно высокая химическая стабильность старых лекарств.
Систематический обзор стабильности готовых фармацевтических продуктов и лекарственных субстанций после истечения обозначенных производителями сроков годности резюмирует исследования американских военных и бундесвера. Авторами собраны данные, свидетельствующие о том, что годность большинства субстанций можно продлить по сравнению со сроком на этикетке. Нередко фактический срок годности превышал установленный в три-четыре раза. Примечательно, что удивительно долгие сроки хранения отмечены для инъекционных растворов, хотя их считают наиболее нестабильной формой. За исключением единичных случаев твердые лекарственные формы оказались наиболее стабильными по истечении срока годности. Однако стабильность в значительной степени зависит от химической структуры молекулы, а присутствие реакционноспособных соединений приводит к деградации. Кроме того, важнейшими факторами, влияющими на стабильность, являются лекарственная форма, взаимодействие с присутствующими вспомогательными веществами и антиоксидантами, а также условия хранения. Проведенные исследования показали высокую вариабельность от продукта к продукту и от партии к партии.
В обзоре 2024 года, посвященном стабильности антибиотиков, также сделан вывод, что сроки годности большинства твердых антибиотиков (таблеток или порошков), используемых в повседневной клинической практике, можно смело продлевать как минимум на один год, если они хранятся в условиях, соответствующих инструкции производителя. Но это не относится к растворам и мягким формам — кремам, мазям и т. п.
В целом было бы более уместно установить теоретический срок годности, после которого эффективность не гарантируется на 100%, особенно в случае ненадлежащих условий хранения, а не формально ограничивать использование.
В медицинской и научной литературе за редким исключением (лактатацидоз и синдром Фанкони, вызванные деградировавшим тетрациклином) не опубликовано сообщений о токсичности просроченных лекарств, используемых в настоящее время. Что касается стерильности, то при вскрытии стерильных лекарств и доступе воздуха во флаконе или пузырьке могут размножаться бактерии. Эту проблему рассмотрим ниже.
Бактерии и плесневые грибы способны размножаться в лекарствах, используя их компоненты, особенно наполнители — крахмал, лактозу, маннит и др., как питательную среду. Микроорганизмы вносятся в препараты как из-за несоблюдения требований надлежащей производственной практики (GMP), так и в результате повреждения или вскрытия заводской упаковки. Ряд исследований показал, что производители далеко не всегда обеспечивают стерильность лекарств. Микробное загрязнение обычно ухудшает качество и стабильность продукта, что, в свою очередь, ведет к неэффективности или осложнениям. Также под действием микробов некоторые активные компоненты препарата могут превращаться в неактивные формы.
Микробиологический анализ лекарств различных торговых марок, продаваемых в Индии, показал, что только 50% сиропов от кашля и 91% поливитаминных сиропов соответствуют требованиям по качеству.
Основными загрязнителями в сиропе от кашля были золотистый стафилококк (75%), кишечная палочка (17%) и другие колиморфные бактерии (42%); поливитаминный сироп (9%) содержал только золотистый стафилококк.
Микробиологическое качество фармацевтической продукции в Бангладеш, как произведенной в самой стране, так и импортированной из Вьетнама, Сингапура, Мьянмы, Бутана, Непала, Шри-Ланки, Пакистана, Йемена, Омана, Таиланда и некоторых других стран, оказалось неудовлетворительным. Например, жидкие антацидные препараты оказались сильно загрязнены Staphylococcus spp. Staphylococcus aureus также выявлен в сиропе от кашля и поливитаминном сиропе. Жидкие пероральные препараты для детей загрязнены Staphylococcus spp., Klebsiella spp., Pseudomonas spp. и E. coli. Глазные и ушные мази содержали бактериальные патогены, включая Staphylococcus spp., Bacillus spp., E. coli и Klebsiella spp. Кремы и мази показали загрязнение бактериями в 50% случаев, и отмечалось преобладание Staphylococcus spp. и Pseudomonas spp. Все образцы сиропа и суспензии для перорального применения содержали бактерии и грибы. Многочисленные исследования показали избыточное присутствие микроорганизмов в препаратах из Кении, Нигерии, Уганды и Танзании.
Загрязнение лекарственных средств растительного происхождения в странах с низким и средним уровнем дохода — серьезная проблема. Обзор исследований за 1982–2021 годы из 28 стран на четырех континентах подтвердил, что почти в 16% образцов уровень загрязняющих веществ превышал нормативные пределы, наибольшая их доля приходилась на микроорганизмы.
Из 1285 образцов нестерильных лекарственных средств, произведенных в Польше, по показателю «микробиологическая чистота» забраковали 1,87%. К препаратам, которые наиболее часто не соответствовали требованиям Европейской фармакопеи, относились продукты, содержащие сырье природного происхождения (5,7%).
В России из 17,3% лекарственных препаратов были выделены микроорганизмы ниже установленных норм, а несоответствующими оказалось 0,57% образцов. Чаще всего встречались бактерии из семейств Micrococcaceae, Sphingomonadaceae и Enterobacteriaceae.
Среди энтеросорбентов 8% (все — российского производства) не удовлетворяли требованиям из-за высокого содержания аэробных бактерий и микроскопических грибов. В 24% образцов бактерии и грибы присутствовали, но не превышали норму.
Интересно, что худшие результаты продемонстрировали таблетки активированного угля — 6% от всех забракованных энтеросорбентов.
И эта проблема касается не только лекарств, но и косметики и средств гигиены. Общее количество жизнеспособных микроорганизмов в образцах косметики из Пакистана, Саудовской Аравии, Европы и Канады показало значительное превышение нормы в 44% образцов. В Ираке 84 продукта, включая шампуни и кондиционеры для волос, кремы для кожи, влажные салфетки, зубную пасту, жидкое мыло и детский шампунь, в 7,14% случаев содержали бактерии, присутствовали колиформы, стафилококки и Pseudomonas spp. Примечательно, что шампунь для волос имел самый высокий уровень контаминации среди всех исследованных категорий продукции.

При хранении лекарства количество микроорганизмов не только растет, но иногда и снижается. Так, через два года хранения контаминированных плесневыми грибами таблеток «Дарунавир» количество грибов уменьшилось в четыре раза.
Таким образом, бактерии и плесневые грибы встречаются не только в просроченных лекарствах, но и в свежих, а также в косметике и средствах гигиены.
Выделенные из продуктов организмы в основном представляют собой нормальную флору, но также присутствуют условно-патогенные и патогенные бактерии, которые могут вызывать заболевания, особенно у людей с ослабленным иммунитетом, стариков и младенцев. Присутствие микроорганизмов связывают с неправильным соблюдением гигиены при производстве.
Что касается обсуждаемого снижения эффективности антибиотиков, которая гипотетически ведет к развитию резистентности патогенов, то это маловероятно. Многие антибиотики имеют очень высокую эффективную дозу. Например, цефтриаксон часто используют по 1–2 г в сутки и суточную дозу можно увеличивать до 4 г. Сульфадиметоксин — также по 1–2 г, амоксициллин — 0,75–3 г в день, хлорамфеникол — 2 г и до 4 г в сутки, азитромицин — 0,5 г в сутки. Просто огромные дозировки! Даже если допустить разложение препарата на 10%, это практически не изменит его эффективность. Скорее, в большей степени повлияет вариабельность массы тела пациентов, которая бывает существенно выше 10% и не всегда точно учитывается при назначении препарата. Для развития резистентности концентрация антибиотика должна быть не то что ниже эффективной, а ниже минимальной ингибирующей концентрации, то есть не летальной для микроорганизмов, но подавляющей их рост.
О чем говорят «эксперты»
Как видно из результатов исследований, при длительном хранении лекарств возникают три проблемы: химическая деградация активного компонента, если она возможна; физические изменения (например, образование осадка, разрушение эмульсии, расслоение раствора и т. д.); размножение микроорганизмов из-за изначальной контаминации или их внесения потребителем.
На страницах отечественных СМИ встречаются заявления приглашенных «экспертов», закавыченных здесь неспроста. Например, врач-терапевт (не химик, не фармацевт и не специалист ОКК) в интервью «Известиям» заявляет, что «в просроченных лекарствах меняются химические свойства компонентов препарата, разрушаются их лечебные качества». С химической точки зрения это звучит, мягко говоря, непрофессионально. Химические свойства веществ постоянны, они изменяются только в результате превращения в другие соединения. Что скрывается под «лечебными качествами», которые «разрушаются»? «После окончания срока многие лекарственные препараты можно применять, не опасаясь за свое здоровье, но не более двух месяцев...» — откуда взята необоснованная цифра в два месяца — загадка. Официального разъяснения по этому поводу нет. «Некоторые капсулы/таблетки в зависимости от своих свойств могут ссыхаться или поглощать водяные пары из воздуха...» — тут явно не хватает уточнения, что препарат ссохнется или притянет влагу из воздуха только в том случае, если он хранится в негерметичной упаковке. Еще одна благоглупость, противоречащая научным данным: «категорически нельзя использовать растворы для инъекций с истекшим сроком годности, так как в них могут образовываться токсические вещества». Это утверждение слишком обобщающее и прямо противоречит современным научным данным. Интересно взглянуть на таинственное появление токсичных веществ, например, в запаянных ампулах со стерильным раствором хлорида натрия. Да и препараты органической природы, что показано выше, часто сохраняются значительно дольше официального срока годности. Отравления просроченными лекарствами чрезвычайно редки. Некоторые лекарства, например жидкие антибиотики, глазные капли и нитроглицерин, способны нанести вред пациентам. Нитроглицерин нестабилен и разлагается под действием тепла и света с образованием неактивных веществ, а в остальных случаях есть вероятность, что растворы утратили стерильность.
В материале «МК» терапевт, врач-кардиолог дает более грамотный комментарий, верно акцентируя внимание на природе активного компонента: молекулы белков и пептидов, антитела и проч. действительно отличаются нестабильностью, могут деградировать даже от интенсивной тряски и с ними лучше не рисковать. Хотя, конечно, описанная тряска при перевозке в машине — немного перебор. При производстве белковых препаратов они на разных стадиях проходят через весьма жесткие воздействия на шейкерах и центрифугах, где ускорение тысячекратно превышает нормальную силу тяжести. Поэтому бытовая тряска вряд ли сильно повредит этим лекарствам. Либо же приведенный в пример микроавтобус скорой помощи должен безостановочно мчать по пересеченной местности со скоростью гоночного болида.
Спикеры фармкомпаний ожидаемо нагнетают обстановку. Так, в статье «Фарммедпрома» приглашенный эксперт на вопрос о том, действительно ли на упаковках указывают срок годности «с запасом», отвечает: «Нет, это не так, в этом нет никакого смысла».
Далее приведены удачно подобранные примеры, когда действительно не следует превышать срок годности: белковый препарат инсулин и бактериофаги — живые клетки.
И, кстати, конце упомянутой статьи в «МК» приводится «неожиданное» мнение технолога фармкомпании, который называет допустимым использование просрочки «только в случае вопроса жизни и смерти» и успокаивает, что в занижении срока годности «нет никакого сговора фармкомпаний».
Зарубежные спикеры выражаются более откровенно. Фармацевт из FDA комментирует ситуацию так: «Производители ставят сроки годности по маркетинговым, а не научным причинам. Им невыгодно, чтобы продукция лежала на полке десять лет. Им нужен оборот». Аналогично в The Wall Street Journal написано, что производители намеренно ставят более короткие сроки годности на лекарства по соображениям маркетинга. «Два-три года — это коммерчески очень удобная точка, — говорит Марк ван Арандонк, старший директор Pharmacia & Upjohn Inc. — Это дает достаточно времени, чтобы разместить запасы на складах, отгрузить и убедиться, что они останутся на полках достаточно долго, чтобы их использовали». Полковник Джордж Кроуфорд, фармацевт, курировавший программу SLEP, подтвердил это: «В фармацевтическом учебном заведении никто не скажет вам, что срок годности — это маркетинг, оборот и прибыль».
Заинтересованность фармкомпаний в сохранении повышенной прибыли, извлекаемой из продажи лекарств взамен просроченных, понятна. Им необходимо не только вернуть вложенные средства, но и профинансировать будущие разработки. Но важно, чтобы эти интересы не вступали в противоречие со здравым смыслом и запросами общества. Так что никакого «заговора» фармкомпаний не существует, есть только естественное желание зарабатывать.
Выкидывать нельзя использовать — где запятая?
Фармкомпании и регуляторы иногда продлевают указанные на этикетке сроки годности, обычно в связи с нехваткой лекарств. Например, в 2017 году компания Pfizer получила разрешение FDA на продление препаратов для реанимации на 6–12 месяцев, включая инъекционный атропин, декстрозу, эпинефрин и бикарбонат натрия. FDA также продлевает сроки для дефицитных лекарств. В предчувствии нехватки противовирусных препаратов в 2020 году FDA увеличило срок годности осельтамивира и занамивира на 15 и 10 лет, соответственно. В России продляли годность вакцин против коронавируса. Эти решения подтверждают, что сроки годности многих препаратов допустимо продлять без вреда для пациентов.
Однако потребителям трудно оценить, годно ли просроченное лекарство. Ответственность производителя за безопасность и эффективность заканчивается в первый день после истечения указанного в инструкции срока годности. Из-за финансовых интересов сроки произвольно устанавливаются покороче, следовательно, старые запасы выбрасываются и регулярно закупаются новые.
Многие исследователи уверены, что утилизация лекарств, срок годности которых истек, недопустима до тех пор, пока население экономически неразвитых и развивающихся стран не может позволить себе приобрести необходимые препараты.
Сроки годности должны продляться не только в экстренных случаях, как в примерах выше. Программы исследований типа SLEP должны инициироваться на правительственном уровне разных стран и финансироваться из бюджета.
Расчеты, проведенные израильскими учеными, показывают, что продление срока годности снижает загрязнение окружающей среды, сокращает выбросы углекислого газа и ведет к экономии денежных средств, связанной с уменьшением количества требующих дорогостоящей утилизации отходов — просроченных препаратов. Например, медицинский центр Tufts в Бостоне ежегодно утилизирует просроченные лекарства на сумму около 200 тыс. долларов (по состоянию на 2015 год). Кроме того, продление срока сократит дефицит важнейших лекарств и даже создаст дополнительный спрос. Решение о продлении срока годности создает беспроигрышную ситуацию для ретейлеров и общества.
Помимо преимуществ, связанных с уменьшением количества отходов, продление годности позволяет уменьшить расходы на закупки за счет использования остатков вместо обновления запасов. Так, Министерство обороны США в 1997 году потратило 172 тыс. долларов на испытания стабильности лекарств, что позволило продлить срок годности запасов и сэкономить 23 млн долларов.
По оценкам специалистов, на каждый доллар, потраченный на испытания стабильности, приходится 135 сэкономленных долларов.
Другие примеры подтверждают эффективность такого подхода. Поэтому потенциал сокращения расходов на здравоохранение за счет увеличения срока годности огромен.
Понятно, что не всякий препарат подходит для продления срока годности. Но если он загрязняется продуктами распада, то и в этом случае можно поступить с ним рационально. Например, собрать, очистить и после этого выпустить заново. Особенно это актуально для лекарств и антидотов, которые хранятся на складах МЧС, ВС, больниц и т. д. Это огромные количества как по массе, так и по стоимости. Очистка почти всегда будет выгоднее, чем полное производство. Образно говоря, на одну произведенную «с нуля» таблетку приходится ведро химических отходов.
Многие страны, развивающиеся и со средним уровнем дохода, не могут позволить себе необходимые фармацевтические препараты и страдают от острой нехватки жизненно важных лекарств. Некоторые исследователи считают, что более справедливо и этично перенаправить просроченные лекарства, доказавшие свою безопасность для использования, в эти страны. Продление срока годности на несколько месяцев или лет сделает препараты более доступными для пациентов с низким уровнем доходов. В то же время органы здравоохранения и страховые компании сэкономят деньги и сократят дефицит некоторых лекарств.
Кроме очистки фармсубстанций, рассматриваются и варианты их использования в технических целях. Например, предложено применение просроченного препарата тетрациклина гидрохлорид для окрашивания джута и парацетамола в качестве ингибитора коррозии углеродистой стали в кислой среде. Такие исследования тоже необходимо проводить.
Правильно выбросить просроченные лекарства, как и другие медицинские отходы, обычному покупателю непросто. Их следует сдавать в специальные пункты для последующей утилизации.
Увы, этих пунктов недостаточно.
Чек-лист для аптечной просрочки
При хранении в надлежащих условиях большинство фармацевтических препаратов можно использовать как минимум на год дольше указанного срока годности. Стабильность многих лекарств снижается после вскрытия упаковки или после восстановления из порошка (растворения), как, например, стрептокиназы, которая вводится в течение нескольких минут после восстановления. Теперь объединим всё, что мы знаем о просроченных препаратах.
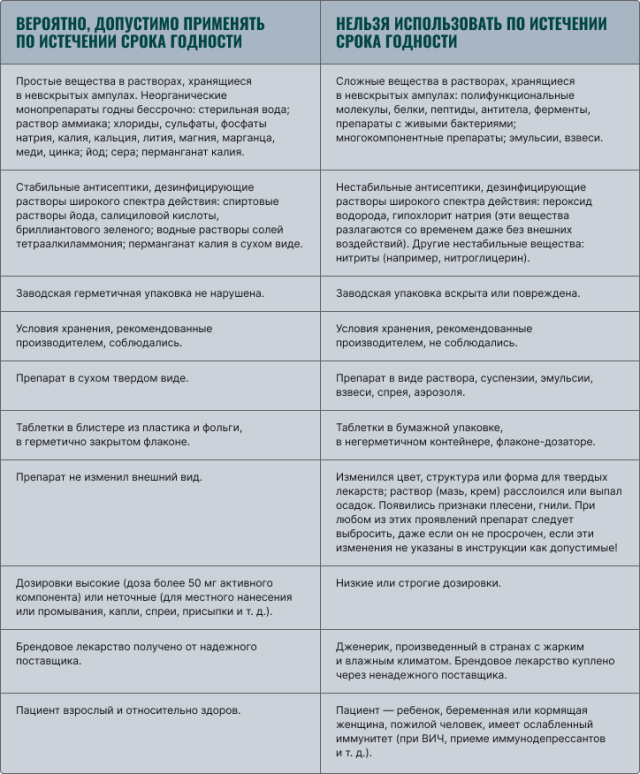
Посмотреть списки конкретных препаратов и их уточненные сроки хранения можно на сайте FDA (искать следует по международному непатентованному наименованию (МНН) на английском языке) и в полных текстах следующих статей, которые несложно найти в интернете по названию:
- та самая статья со 122 препаратами: Lyon, R. C., Taylor, J. S., Porter, D. A., Prasanna, H. R., & Hussain, A. S. (2006). Stability profiles of drug products extended beyond labeled expiration dates. Journal of pharmaceutical sciences, 95(7), 1549–1560;
- еще 50 фармацевтических субстанций: Zilker, M., Sörgel, F., & Holzgrabe, U. (2019). A long‐time stability study of 50 drug substances representing common drug classes of pharmaceutical use. Drug Testing and Analysis, 11(7), 1065–1075;
- девять ампул сорокалетней выдержки: Zilker, M., Sörgel, F., & Holzgrabe, U. (2018). A stability-study of expired ampoules manufactured more than 40 years ago. Journal of Pharmaceutical and Biomedical Analysis, 150, 318–326;
- обзор по стабильности антибиотиков: Davido, B., Michelon, H., Mamona, C., de Truchis, P., Jaffal, K., & Saleh-Mghir, A. (2024). Efficacy of Expired Antibiotics: A Real Debate in the Context of Repeated Drug Shortages. Antibiotics, 13(5), 466.
Статья не содержит медицинских рекомендаций. Перед применением любого лекарства следует проконсультироваться с лечащим врачом! Выбирая лекарственный препарат, стоит отдавать предпочтение наиболее свежему.
