Отдохнувший убийца. Профилактика и лечение гриппа
Во время пандемии COVID-19 вирусы гриппа практически исчезли из человеческой популяции, что было связано с конкуренцией ковида с ними, повсеместной изоляцией и широким применением средств защиты от инфекций. Сегодня, когда ковид отступил, заболеваемость гриппом вновь набирает обороты. Дело осложняется тем, что за пандемический период возросло количество антивакцинаторов. Кроме того, многие лечат грипп чем попало, что повышает риск осложнений. Рассказываем, почему не стоит игнорировать противогриппозную вакцинацию и какие существуют заблуждения о ней.
Динамика заболеваемости и группы риска
До, во время и после вспышки COVID-19 была выявлена обратная связь между распространенностью коронавируса и вирусов гриппа. В сезон гриппа 2018–2019 наблюдалась гриппозная эпидемия средней тяжести. Ее главными виновниками были свиной грипп и гонконгский грипп. Незначительный вклад в эпидемию внес вирус гриппа В.
В следующий гриппозный сезон, который совпал с началом пандемии COVID-19, структура заболеваемости гриппом не изменилась, но эпидемия была гораздо короче. В сезон 2020–2021 ковид практически вытеснил своего главного конкурента: в мире регистрировались лишь отдельные случаи гриппозной инфекции. В нашей стране наблюдалась очень низкая заболеваемость вирусом гриппа В.
Однако грипп «отдыхал» недолго, и уже в сезон 2021–2022 заболеваемость им в России достигла почти 15 человек на 100 тыс. населения. В следующий эпидемический сезон она увеличилась в четыре раза.
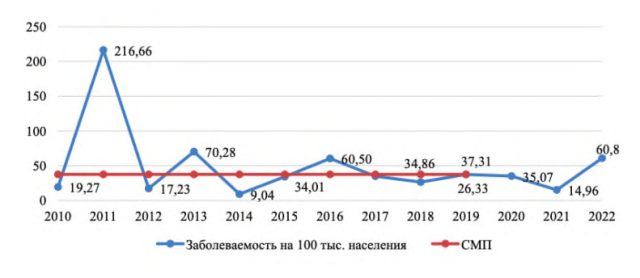
Особенностями эпидемии 2022–2023 стали раннее начало, быстрое распространение, поражение людей всех возрастов, развитие тяжелых осложнений у детей и пожилых. Последние зачастую нуждались в срочном стационарном лечении, проведении реанимации и интенсивной терапии.
Какой-либо достоверной информации об общей заболеваемости гриппом россиян в последний эпидсезон найти не удалось, однако во многих городах количество заболевших зашкаливало. Согласно еженедельному нацбюллетеню, на третьей неделе 2024 года пороги заражения гриппом и ОРВИ были превышены на 20% и более в 39 городах.
Вирус гриппа как был до вспышки ковида, так и остался после нее очень коварным патогеном, способным быстро мутировать и образовывать штаммы, вызывающие пандемии. Он может вызывать тяжелейшие осложнения, в том числе пневмонию, пиелонефрит, отек-набухание головного мозга — синдром, возникающий из-за стремительного накопления жидкости в церебральных тканях и зачастую приводящий к смерти. В период масштабных эпидемий умирает 1–2 % заболевших гриппом.
Сравнение исходов пациентов с коронавирусом и гриппом, поступивших в отделение интенсивной терапии с острой дыхательной недостаточностью, не выявило существенной разницы в показателях смертности между ними.
Исследование с участием 1337 человек показало, что частота развития внебольничных и внутрибольничных бактериальных коинфекций у госпитализированных пациентов с COVID-19 и гриппом одинаковая.
Для успешной борьбы с гриппом важно тщательно мониторить циркуляцию возбудителя и повышать охват вакцинации населения. С последним в России большие проблемы. Во время коронавирусной пандемии в России значительно увеличилось количество антивакцинаторов. Недоверие к прививкам против ковида трансформировалось в саботировании иммунизации в целом и противогриппозной вакцинации в частности. В последние годы наблюдается улучшение ситуации, но некоторые категории населения, имеющие высокую вероятность тяжелого течения гриппа, продолжают придерживаться антипрививочных настроений.
В эпидсезоне 2022–2023 только 18,44% беременных привились от гриппа. Женщины во время гестации очень восприимчивы к гриппозной инфекции и имеют высокий риск развития осложнений и летальности от них. Беременная-антивакцинатор подвергает риску не только себя, но и будущего ребенка. Особенно опасен грипп в первом триместре гестации: риск самопроизвольного аборта может достигать 50%, вероятность преждевременных родов увеличивается на 20%, хронической гипоксии и задержки развития плода — на 10%.
Инфекция может передаваться от матери к плоду. Аномалии развития выявляются в 5 раз чаще у потомства матерей, которые переболели гриппом в начале гестации.
Более 20% россиян старше 60 лет. Эта категория людей также имеет высокий риск заражения гриппом, тяжелого течения болезни и смерти от него. Противогриппозная иммунизация в пожилом возрасте снижает вероятность осложнений гриппа на 60%, случаев смерти от него — на 80%.
В 2021 году Минздрав утвердил перечень лиц с высоким риском заражения гриппом и развития гриппозных осложнений. Кроме беременных и пожилых людей, в него входят:
- дети старше полугода;
- школьники и студенты;
- врачи, медсестры, преподаватели, работники транспортной, коммунальной сферы;
- призывники;
- пациенты с хроническими патологиями, в том числе с заболеваниями дыхательной, сердечно-сосудистой системы, ожирением.
Тучные антивакцинаторы — пособники эпидемий. Жировая ткань служит уютным домиком для вирусов, где они быстро размножаются. Люди с ожирением дольше выделяют вирионы в окружающую среду по сравнению с людьми с нормальным весом. Например, при инфицировании вирусом гриппа А они в среднем остаются заразными 5,23 дня, в то время как худые пациенты — 3,68 дня. При коронавирусной инфекции тучность увеличивает «заразный» период на 6 дней.
Вакцинация против гриппа не только защищает от гриппозной инфекции, но и на 47–50% снижает риск заражения ковидом, а также смягчает его течение. Вакцинированные от гриппа пациенты, заболевшие COVID-19, реже госпитализируются и нуждаются в ИВЛ. Анализ данных более 70 млн человек из разных стран мира показал, что регулярная противогриппозная вакцинация уменьшает вероятность развития инсульта, сепсиса, тромбозов при коронавирусе. У невакцинированных от гриппа пациентов риск заражения крови увеличивается до 45%, нарушения мозгового кровообращения — до 58%, тромбоза — до 40%.
Один из механизмов, с помощью которых противогриппозные вакцины защищают от ковида, — тренировка иммунитета. После прививки в клетках врожденной иммунной системы активизируется более 130 генов, обеспечивающих иммунный ответ. Их максимальная экспрессия наблюдается через 1,5 месяца после иммунизации.
Актуальные вопросы вакцинации
Проводится очень мало опросов, оценивающих отношение россиян к вакцинации от гриппа. В одном из них приняли участие 300 студентов Медицинской академии имени С.И. Георгиевского. Результаты анкетирования были следующими:
- 36,5% студентов считают наиболее эффективным способом профилактики гриппа прием противовирусных препаратов, 19,6% — вакцинацию, 17,6% — закаливание, остальные — избегание мест массового скопления людей и ЗОЖ.
- Положительно относится к противогриппозным вакцинам 72%, негативно — 28%. Основная причина негативного отношения — недоверие к эффективности вакцинации.
- Несмотря на большой процент сторонников вакцинации, только 30% студентов проходят иммунизацию.
Если более четверти будущих врачей считает вакцинацию неэффективным методом профилактики гриппа, то логично предположить, что среди людей, далеких от медицины, уровень недоверия к иммунизации еще выше.
Сегодня в России недоступны зарубежные противогриппозные вакцины. Распространенный вопрос, которые россияне задают врачам: «Ходят слухи, что наши вакцины содержит меньше антигенов, чем импортные. Значит они неэффективны?»
Согласно критериям ВОЗ, противогриппозная вакцина должна содержать 15 мкг каждого типа гемагглютинина. Некоторые из российских вакцин действительно содержат меньше антигенов, чем рекомендовано ВОЗ, однако это компенсируется включением в препараты адъювантов — веществ, усиливающих иммуногенность вакцин. Снижение дозы вирусных антигенов уменьшает вероятность возникновения побочных эффектов у вакцинированных, а добавленный в препарат адъювант усиливает иммунный ответ, не оказывая отрицательного воздействия на организм.
До массового применения эффективность вакцин со сниженным содержанием антигенов оценивается в длительных исследованиях с участием добровольцев. Российские исследования продемонстрировали, что противогриппозная вакцина с содержанием 5 мкг антигенов и адъюванта по всем входящим в нее штаммам соответствует критериям иммуногенности противогриппозных вакцин.
Наиболее часто в России вакцинацию от гриппа саботируют беременные женщины, опасаясь, что она навредит плоду. Однако многочисленными исследованиями доказана не только ее безопасность, но и польза для матери и будущего малыша. Вакцинация беременной надежно защищает ребенка от гриппа после рождения, так как антитела передаются трансплацентарно.
Противогриппозная иммунизация во время гестации уменьшает вероятность госпитализации при гриппе у будущей матери в среднем на 40%, у младенцев до полугода — на 72%.
Актуальный вопрос — в каком триместре гестации безопасно прививаться? В инструкциях к вакцинам встречается информация, что оптимально это делать во втором и третьем триместрах беременности. Такие ограничения связаны с не очень большим количеством исследований, оценивающих безопасность вакцинации на ранних сроках гестации, хотя с каждым годом их становится всё больше. Кроме того, в начале беременности повышен риск самопроизвольного аборта, и если он произойдет после вакцинации, то именно на прививку «повесят всех собак».
Многие зарубежные экспертные сообщества не рассматривают первый триместр гестации как противопоказание к вакцинации и рекомендуют женщинам прививаться на любом сроке. В российских клинрекомендациях по лечению гриппа у беременных указано то же самое.
Не противопоказана вакцинация и при грудном вскармливании. Наоборот, во время лактации прививка рекомендована, так как кормящие мамы (особенно в течение двух недель после родов) очень восприимчивы к гриппозной инфекции.
В целом у противогриппозных вакцин практически нет противопоказаний. Опасны они могут быть только для людей с анафилактической реакцией на белок куриного яйца либо другие компоненты препаратов. Согласно мнению некоторых зарубежных медицинских сообществ, вакцины, содержащие менее 0,12 мкг/мл овальбумина (яичного альбумина), могут применяться и для иммунизации людей с тяжелой аллергией на яйца. В импортных вакцинах содержание этого вещества жестко контролируется и всегда указывается в инструкциях. К сожалению, в инструкциях к отечественным препаратам такой информации нет, а норма его содержания, установленная Госфармакопеей, составляет до 1 мкг на дозу. Из этого можно сделать вывод, что при наличии анафилаксии на яичный белок иммунизация нашими вакцинами несет определенные риски.
В инструкциях к противогриппозным вакцинам указано, что прививка запрещена при аллергии на куриный белок, но при этом не уточняется, что речь идет об анафилактической реакции. По этой причине в российских медклиниках могут отказать в прививке при наличии у пациента аллергии любой степени. Вместе с тем в документе, регулирующем профилактику нежелательных эффектов иммунизации, четко указано, что вакцинация противопоказана именно при развитии анафилаксии на ее составляющие, в том числе на овальбумин.
Клинрекомендации по диагностике и лечению
Согласно российским клинрекомендациям, всем лицам с высокой вероятностью развития гриппозных осложнений и госпитализированным пациентам при подозрении на грипп должна проводиться специфическая лабораторная диагностика, направленная на определение возбудителя заболевания. Рекомендованный срок сбора биоматериала — в течение трех дней после появления симптоматики. У одного заболевшего берется не менее трех видов биоматериала, в обязательном порядке — мазки из носовой полости и ротоглотки, носоглоточное отделяемое.
Популярное среди пациентов средство лечения ОРВИ, к которым относится и грипп, — антибактериальные препараты. 41,6% россиян считают, что антибиотики способны убивать вирусы. Более 60% родителей дошкольников применяют их для лечения ОРВИ у своих детей. Между тем антибактериальные средства никак не действуют на вирусы и принимаются только при наличии бактериальных осложнений.
К признакам развития бактериальных осложнений (синусита, пневмонии) при гриппе относятся лейкоцитоз, увеличение содержания палочкоядерных нейтрофилов в крови, повышение СОЭ. Проведение клинического анализа крови рекомендовано всем пациентам с подозрением на грипп.
Ключевая роль в борьбе с заболеванием отводится противовирусным препаратам, которые должны назначаться как можно раньше (лучше всего в первые 12 часов болезни), без ожидания результатов тестов, выявляющих возбудителя.
Это правило относится ко всем заболевшим, включая педиатрических пациентов, беременных и пожилых.
Существует множество противовирусных препаратов, однако далеко не все из них эффективны при ОРВИ. Эффективность в отношении вирусных инфекций демонстрируют противовирусные средства прямого действия, способные нарушать репликацию вируса за счет воздействия на его белки или нуклеиновые кислоты. Таких препаратов очень мало.
Препараты первого выбора для пациентов из группы риска развития тяжелых гриппозных осложнений — селективные ингибиторы нейраминидазы вирусов гриппа А и В. Вирусная нейраминидаза — это белок, обнаруженный на липопротеиновой оболочке вирусов гриппа. После приема ингибиторов нейраминидазы происходит блокировка этого белка. В итоге вирус теряет способность выходить из инфицированных клеток, поражать здоровые и распространяться по организму.
К ингибиторам нейраминидазы относятся препараты с осельтамивиром. Их эффективность в отношении вирусов гриппа А и В доказана многими исследованиями и метаанализами. Российские исследования, проведенные в период вспышки гриппа, выявили способность осельтамивира сокращать длительность гриппозных симптомов на 32 часа. Лекарственные средства с ним уменьшают вероятность бактериальных осложнений гриппа на 44%, риск госпитализаций из-за пневмонии — на 63%. При назначении осельтамивира детям в течение двух суток после возникновения гриппозной симптоматики вероятность развития среднего отита снижается на 34%.
К ингибиторам нейраминидазы относятся и препараты с занамивиром. Они рекомендованы при резистентности вируса гриппа к осельтамивиру, женщинам в период гестации, пациентам с тяжелыми заболеваниями почек.
К наиболее эффективным и безопасным жаропонижающим средствам относятся препараты с ибупрофеном и парацетамолом. Аспирином сбивать температуру не рекомендуется, так как он часто вызывает побочные эффекты.
