Long COVID, или Долгие проводы коронавируса: что медицина знает о постковидном синдроме
Во всем мире коронавирусом переболели более 290 млн человек. Кто-то выздоравливает за месяц, но большинству требуется гораздо больше времени. Разбираемся, что такое Long COVID, почему он возникает, как проявляется, лечится, и при чем здесь дальнобойщики.
Long-haulers — игнорировать нельзя лечить!
В декабре 2019 года COVID-19 был впервые обнаружен в китайском городе Ухань. Всего за 10 месяцев пандемия успела распространиться по всему миру. В начале эпидемии официальная медицина придерживалась версии, что коронавирус — скоротечное заболевание. Например, в феврале 2020 года Всемирная организация здравоохранения сообщила, что время от начала острого COVID-19 до клинического выздоровления в легких случаях составляет 2 недели, в тяжелых и критических — от 3 до 6 недель.
Однако многие с этим не соглашались. Уже весной 2020 года в соцсетях появились группы пользователей, переболевших коронавирусной инфекцией. Сотни пациентов столкнулись со странным явлением: болезнь не отступала за положенные 2–6 недель и, хотя основные симптомы исчезали, люди всё равно не чувствовали себя здоровыми.
В англоязычных медиа больных с долговременными постковидными симптомами называют long-haulers (дальнобойщики) — по аналогии с водителями большегрузов, которые часто едут по незнакомым маршрутам и не знают, что их ждет за поворотом.
Долгое время эти люди не находили поддержки в медицинском сообществе. Многие врачи считали, что долговременные постковидные проявления — выдумки пациентов. Long-haulers дрейфовали посреди непонятных симптомов, как выжившие после кораблекрушения, которых никто не спешит спасать. Оказавшись в безвыходной ситуации, «дальнобойщики» стали сами проводить в соцсетях исследования, опросы, изучая постковидные проявления.
В мае группа «Совместное исследование под руководством пациента» (Patient-led research collaborative) опубликовала свой первый отчет, основанный на ответах 640 респондентов.
Оказалось, что вероятность полного выздоровления к 50-му дню после появления первых симптомов COVID-19 — менее 20%.
Респонденты указывали самые разные постковидные симптомы: от легкого нарушения самочувствия до проблем с сердцем, сосудами и когнитивными функциями.
В октябре 2020 года американка Ханна Дэвис (одна из руководителей Patient-led research collaborative), у которой постковидные проявления длились полгода, выступила на заседании ВОЗ от имени всех пациентов с затяжным коронавирусом. Она представила предварительные результаты второго исследования, организованного пациентами. В опросе приняли участие более 3,5 тысяч респондентов из 56 стран мира.
Большинство опрошенных даже через 6–7 месяцев после острой фазы ковида не могли вернуться к полноценной жизни, прежним условиям работы и испытывали болезненные ощущения.
Сегодня аудитория многих «дальнобойщиков» насчитывает десятки тысяч человек. Например, в популярной русскоязычной группе «Нетипичный коронавирус» 57 тысяч участников.
Достучаться до официальной медицины пытались и некоторые ученые. 5 мая 2020 года сайт BMJ Opinion опубликовал отчет профессора Пола Гарнера, который сам пережил постковидный синдром. Профессор рассказал, что «в течение 7 недель он проходил через американские горки плохого самочувствия, экстремальных эмоций и полного истощения». Гарнер призвал врачей обратить внимание на «длинный хвост» коронавируса и признать, что долговременные симптомы COVID-19 не просто постинфекционная усталость, а болезнь.
Несмотря на многочисленные доказательства, ВОЗ официально признала существование постковидного синдрома только в феврале 2021 года.
Профессор Мартин Макки опубликовал заявление о том, что каждый десятый человек после острого COVID-19 сталкивается с болезненными симптомами и долгий коронавирус требует подхода, ориентированного на пациента.
Long COVID — медицинский термин, придуманный пациентами
Термин «длинный ковид» был придуман пациентами и стал популярным после появления в твиттере хештега #LongCovid. Сегодня это выражение и его производные используются в научной и медицинской литературе.
Единого понимания клинической картины постковидного синдрома пока нет, поэтому описывают его по-разному. Например, по определению института NICE, постковидный синдром — это симптомы, которые длятся дольше 12 недель, возникают во время или после острого коронавируса и не объясняются другим диагнозом. Чаще они появляются группами и могут со временем меняться.
Термин Long COVID — более обширное понятие, которое включает в себя постковидные симптомы любой длительности.
Почему развивается постковидный синдром?
Существует множество теорий возникновения Long COVID. Вот несколько основных.
1. Вирус повреждает органы и функциональные системы
Самая распространенная теория, объясняющая возникновение постковидного синдрома, — это прямое воздействие коронавируса на органы и ткани во время острого периода болезни. На поверхности вируса SARS-CoV-2, вызывающего ковид, находится 20–40 шипов, с помощью которых он прикрепляется к клетке-цели. Считается, что входными воротами для вируса служат рецепторы белка АПФ2 (ACE2) — он расположен на мембранах клеток и имеет сходство с гликопротеинами (двухкомпонентные белки) SARS-CoV-2.
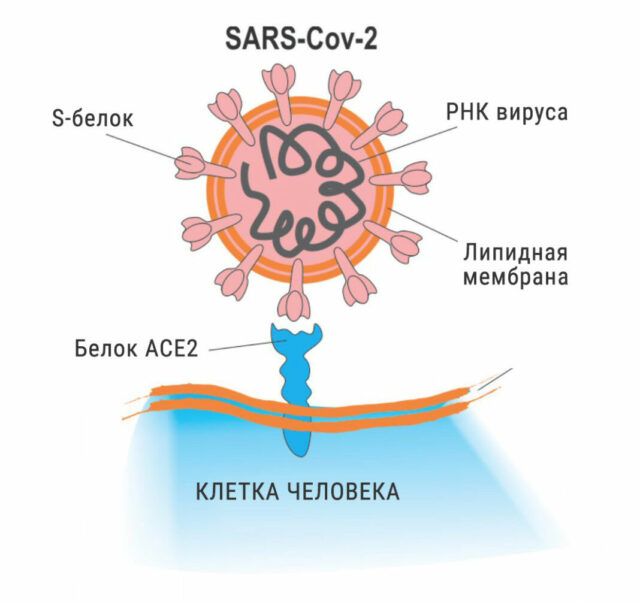
Белок АПФ2 есть в большинстве тканей организма, например:
- в клетках плоского эпителия, выстилающего стенки легочных альвеол;
- в эндотелии — клетках, образующих внутреннюю поверхность кровеносных и лимфатических сосудов. По сути, эндотелий — самый большой орган эндокринной системы, рассеянный по всему организму;
- в эпителиальных клетках тонкого кишечника;
- в гладкомышечных клетках большинства органов.
Коронавирус благодаря рецептору АПФ2 получает доступ практически ко всем органам и функциональным системам.
Проникнув в клетку, вирус может вызывать множественные повреждения, которые и дают стойкие симптомы.
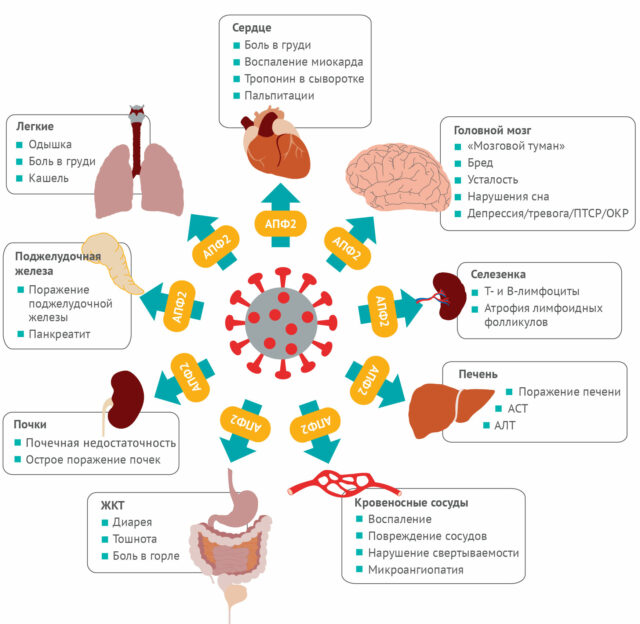
У людей, умерших от ковида, проводили посмертное гистологическое исследование органов. Фрагменты вируса SARS-CoV-2 обнаружили в эндотелии сосудов микроциркуляторного русла легких, сердца, почек, печени, тонкого кишечника. Когда вирус поражает эндотелий, развивается тромбоваскулит, воспаляются стенки сосудов, образуются тромбы. В свою очередь, тромбы нарушают кровообращение и вызывают кислородное голодание внутренних органов.
В другом исследовании вирус был обнаружен в эндотелии, а также в нейронах головного мозга. Последний факт доказывает его нейротропность — способность поражать центральную нервную систему.
Коронавирус может проникать во вторичные лимфоидные органы (селезенка, лимфатические узлы), которые контролируют клеточный состав крови, устраняют из нее антигены, поврежденные и погибшие клетки. Инфекция приводит к истощению лимфатических фолликулов, снижению количества лимфоцитов — главных защитников организма от бактерий и вирусов. Всё это повышает риск развития практически любого хронического заболевания, а также преждевременной смерти.
Некоторые ученые предполагают, что SARS-CoV-2 может проникать в здоровые клетки не только через рецепторы АПФ2, но и более простым путем: оболочка вируса сразу сливается с клеточной мембраной, и его наследственный материал оказывается в клетке. Это предположение основано на сравнении SARS-CoV-2 с другими вирусами, близкими к нему по геометрическим и морфологическим характеристикам. Например, к ним относится ВИЧ, который может проникать в клетки, не используя рецепторный механизм.
2. Вирус остается в организме
Американские исследователи провели вскрытие 44 умерших с коронавирусом, чтобы изучить распространение по организму, репликацию и специфичность SARS-CoV-2. Вирус был широко распространен по организму даже тех людей, которые перенесли легкую или бессимптомную форму заболевания.
Ученые обнаружили вирус в некоторых частях организма, включая мозговые структуры, спустя 230 дней после возникновения симптомов COVID-19.
Несмотря на широкое распространение инфекции, исследователи не наблюдали никаких признаков воспаления. Так была доказана персистенция SARS-CoV-2 — способность долго жить в организме человека, какое-то время себя не проявляя.
Профессор вирусологии Александр Черепин также высказал предположение об этом свойстве SARS-CoV-2. По его мнению, коронавирус может оставаться в организме больше года.
Коварность «долгожительства» патогенов в том, что оно не дает справиться с болезнью окончательно: в части случаев та же инфекция возобновляется спустя некоторое время даже после успешного первоначального лечения. Персистентные вирусы могут «тихо» обитать в организме месяцами, годами и давать о себе знать только при определенных обстоятельствах. Например, триггерами для их активации могут стать снижение иммунитета, стресс, переохлаждение.
3. Системный воспалительный ответ
COVID-19 — огромный стресс для организма, особенно если болезнь протекает с пневмонией, длительной лихорадкой, сильной интоксикацией. Иммунная система начинает бороться с инфекцией любыми доступными средствами. Примером может служить цитокиновый шторм, когда не вирус убивает человека, а реакция иммунной системы на него.
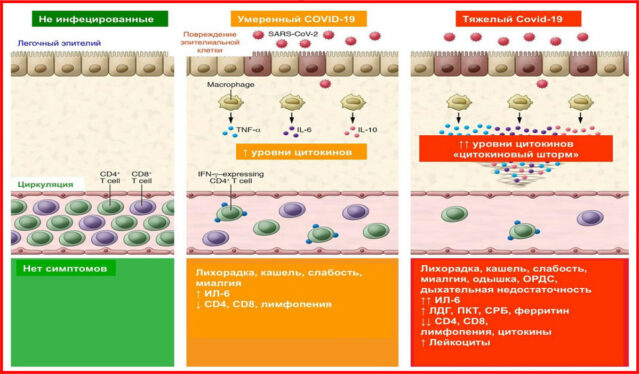
У людей с коронавирусной инфекцией всё чаще обнаруживают синдром мультисистемного воспаления — воспалительный процесс, поражающий сразу несколько систем организма. Мишенями могут быть центральная нервная система, желудочно-кишечный тракт, сердечно-сосудистая система. Сначала считалось, что синдром возникает только у детей и подростков, но с июля 2020 года его стали находить и у взрослых.
Проявления постковидного синдрома
Всего известно 84 симптома постковидного синдрома, но чаще всего люди жалуются на хроническую усталость, одышку и кашель, проблемы с сердцем и сосудами, когнитивные и ментальные расстройства.
Синдром хронической усталости
Врачи бьются над загадкой постковидной усталости, которая превращает людей в зомби. Практически смертельная слабость, ощущение постоянного переутомления, снижение работоспособности — эти проявления стали ведущими признаками Long COVID. Некоторые ученые сравнивают их с синдромом хронической усталости (СХУ) — тяжелым заболеванием, при котором нарушается работа нервной, иммунной, сердечно-сосудистой систем.
По некоторым данным, хроническая усталость наблюдается у более чем 90% людей, перенесших COVID-19, причем она возникает вне зависимости от тяжести заболевания.
Наталия Николаевна Гордиенко, инфекционист, аллерголог-иммунолог:
Практически все пациенты после коронавируса ставят на первое место синдром слабости, усталости. Приступы слабости могут быть настолько колоссальными, что человек несколько недель не может оторвать тело от постели.
Резкое снижение толерантности к физическим нагрузкам приводит к тому, что человеку с трудом даются любые рутинные действия (уборка, чистка зубов, принятие душа). Даже небольшой поход по квартире или непродолжительная прогулка приводят к полному истощению физических сил. Ощущение переутомления не проходит даже после полноценного сна и отдыха, может сопровождаться когнитивными, эмоциональными нарушениями, болью в мышцах, суставах, лимфоузлах.
Одышка, кашель
Главный удар коронавируса приходится на дыхательную систему, поэтому неудивительно, что одышка и кашель — распространенные признаки Long COVID. Примерно у половины пациентов, госпитализированных с коронавирусом, на момент выписки из стационара:
- снижена общая емкость легких;
- снижен объем форсированного выдоха;
- нарушена диффузия газов через дыхательную мембрану.
Это означает, что многим людям после коронавируса может понадобиться длительная реабилитация, так как подобные нарушения могут сохраняться месяцами и даже годами.
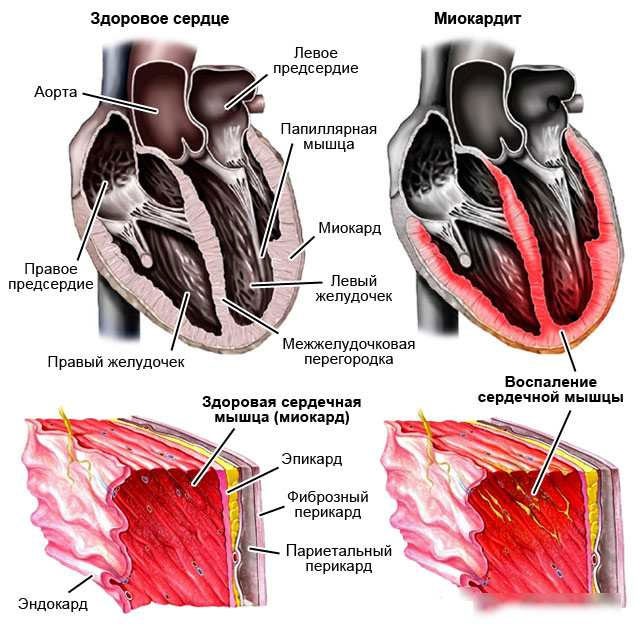
Сердечно-сосудистые осложнения
Эксперты отмечают, что более 30% людей, перенесших коронавирус, уже в течение первых двух недель после выздоровления ощущают проблемы с сердцем и сосудами. Распространенные симптомы — высокое артериальное давление, перебои в работе сердца, учащенный сердечный ритм.
Клинические исследования показывают, что у многих пациентов через 2–3 месяца после заражения COVID-19 обнаруживаются:
- гипертрофия, низкая фракция выброса левого желудочка — признаки сердечной недостаточности;
- миокардит — воспаление сердечной мышцы;
- повышение уровня тропонина в крови, что указывает на разрушение клеток миокарда.
Проблемы с сердцем находят даже у молодых спортсменов, имеющих низкий риск развития сердечно-сосудистых заболеваний.
Ментальные, когнитивные нарушения
Люди, перенесшие коронавирус, демонстрируют различные психические и когнитивные расстройства, в том числе:
- посттравматическое стрессовое расстройство (ПТСР) — тяжелое нарушение психики, отсроченная и/или затянувшаяся реакция на стрессовое событие;
- обсессивно-компульсивное расстройство (ОКР) — непроизвольно возникающие навязчивые, пугающие мысли;
- тревожность;
- бессонницу;
- ухудшение памяти;
- нарушение внимания и концентрации.
Итальянские ученые обследовали на наличие психиатрических симптомов 402 взрослых, переживших COVID-19. Клинический анализ дал следующие результаты.
- Более чем у половины пациентов наблюдалось по крайней мере одно психическое расстройство. Среди нарушений были ПТСР (28%), депрессия (31%), тревога (42%), ОКР (20%), бессонница (40%).
- Психические расстройства чаще встречались у женщин, пациентов с проблемным психическим статусом, людей, которые перенесли коронавирус дома, а не в стационаре.
Для определения тяжести депрессии также оценивался риск самоубийства. Тревожные тенденции (суицидальная идея, суицидальное планирование) были выявлены у 4,5% участников эксперимента.
Психические расстройства после COVID-19 можно объяснить тем, что вирус поражает нейроны ЦНС, и другими научными фактами. Но кроме того, любой человек с COVID-19 испытывает сильный стресс. Длительная самоизоляция, страх перед неизвестностью, смертью — всё это держит заболевшего в постоянном напряжении. А если у него еще и слабая и чувствительная нервная система, то ментальных расстройств долго ждать не приходится.
Татьяна Александровна Выставкина, семейный психолог, кандидат наук:
Вероятность развития у человека психических, когнитивных нарушений во время и после коронавируса во многом зависит от врожденных особенностей его нервной системы, в том числе от порога чувствительности. Существуют люди с низким и высоким порогом чувствительности. У первых психика дает ответную реакцию на все поступающие внешние и внутренние раздражители. Человек с низким порогом чувствительности, заболев коронавирусом, склонен к преувеличению и катастрофизации симптомов. Он остро реагирует на любые новые обстоятельства (вынужденная самоизоляция), подвержен паническим реакциям, даже если болезнь протекает в легкой форме. У таких людей после коронавируса с большей вероятностью может развиться депрессия, генерализованное тревожное расстройство, появиться страх смерти.
Люди с высоким порогом чувствительности, наоборот, дают ответную рефлекторную реакцию на раздражители через раз. Поэтому они стабильнее, легче воспринимают внешние проблемы, проще переносят коронавирус, реже подвержены психическим расстройствам после болезни.
Однако низкий порог чувствительности вовсе не означает, что человек обречен. Как правило, у людей с чувствительной нервной системой хороший творческий потенциал. А творчество — отличный способ терапии ментальных расстройств. Созидательные практики позволят снять напряжение, отвлечься от проблем и найти контакт со своими эмоциями.
Другие проявления Long COVID
Через месяц после появления первых признаков коронавируса у 10–15 % людей сохраняются нарушения обоняния и вкуса. Также симптомами Long COVID могут быть:
- головные боли;
- расстройства желудочно-кишечного тракта;
- субфебрильная или низкая температура;
- сосудистые и васкулитные проявления на коже;
- обострение хронических заболеваний;
- снижение иммунитета.
Наталия Николаевна Гордиенко
Коронавирус — это вирус, который бьет по больному месту либо по скрытому больному месту, о котором человек может даже не догадываться. И одно из проявлений коронавируса — обострение хронических заболеваний любого органа любой системы. Если даже человек не знает, что у него есть какой-то патологический процесс, перенесенная коронавирусная инфекция поможет это быстро выяснить. Именно поэтому многие пациенты в постковидный период впервые сталкиваются с такими серьезными заболеваниями, как острый холецистит, панкреатит, тяжелый нефрит, инсульт, инфаркт миокарда.
Практически у всех пациентов после острого COVID-19 наблюдается снижение иммунитета. Человек, переболевший коронавирусной инфекцией, может впасть в глубокое иммунодефицитное состояние и стать «открытой книгой» для других свежих инфекций, которые будут протекать гораздо тяжелее, чем до COVID-19.
По моим наблюдениям, те пациенты, которые начиная с осени принимали большие дозы витаминно-минеральных комплексов (особенно витамины А, Е, С, D), столкнувшись с коронавирусом зимой, легче переносили инфекцию и ее длительные проявления. Еще в начале лета 2020 года академик А. Г. Чучалин, выступая с лекциями, говорил о том, что для профилактики коронавируса и его осложнений иногда есть необходимость употреблять мегадозы этих витаминов. Витамины А, Е, С — известные антиоксиданты. Витамин D снижает риск сердечно-сосудистых заболеваний, когнитивных расстройств. Данные витамины не формируют депо в организме, поэтому их запас быстро истощается, а в период коронавирусной инфекции человек в них остро нуждается.
Жизнь после COVID-19: как справиться с постковидным синдромом?
Различные организации здравоохранения, в том числе NICE, разработали руководства по Long COVID, в которых есть советы медикам и самим пациентам.
Избавиться от легочных симптомов
При длительной одышке и других легочных симптомах NICE рекомендует пациентам проводить рентгенографию грудной клетки через 12 недель после заражения коронавирусом, определять состояние и выносливость дыхательной системы с помощью функциональных проб. Пробы помогают оценить работу дыхательной и сердечно-сосудистой системы в домашних условиях. Уровень кислорода в крови можно отслеживать с помощью пульсоксиметра.
Врачи американской клиники Мэйо рекомендуют людям с хронической одышкой:
- избегать курения, в том числе пассивного;
- избегать высоких и низких температур. Нахождение или активность на морозе, в очень жарком помещении усиливает одышку;
- регулярно, но дозированно заниматься спортом, что увеличивает выносливость дыхательной системы;
- следить за весом. Избыточный вес перегружает органы дыхания.
Многие эксперты предлагают для избавления от одышки выполнять дыхательные упражнения, которые улучшают кровообращение, повышают эластичность легочной ткани.
Ведутся исследования эффективности других методов:
- гипербарическая оксигенация — метод насыщения организма кислородом в гипербарических барокамерах;
- препараты монтелукаст, деупирфенидон;
- 2-часовые занятия по дыханию и пению, направленные на переобучение основных дыхательных мышц.
Пение — эффективный способ укрепления физического и ментального здоровья. Существует теория, что у каждого внутреннего органа своя частота вибраций. Если функциональность органа нарушается, то частота вибраций становится другой. Когда человек поет, он возвращает больному органу нормальную вибрацию. Пение тренирует дыхательную мускулатуру, нормализует артериальное давление, улучшает когнитивные функции, избавляет от депрессии, бессонницы.
Восстановить работу сердечно-сосудистой системы
Во время коронавируса, особенно при тяжелом течении болезни, из организма активно выводятся калий и магний — главные защитники сердца и сосудов. Дефицит калия приводит к болям в грудной клетке, высокому артериальному давлению, аритмии вплоть до развития мерцания желудочков, которое нередко заканчивается смертью. Дефицит магния усиливает эти проблемы, а также вызывает когнитивные и ментальные расстройства.
Кардиологи рекомендуют всем людям с сердечно-сосудистыми проблемами принимать препараты с калием и магнием. Они улучшают регенерацию сердечных импульсов, сократительную функцию миокарда, поддерживают эластичность стенок кровеносных сосудов.
Профессор научно-исследовательского института имени Склифосовского Д. А. Напалков отмечает, что во время острого коронавируса и после него многие люди с артериальной гипертензией прекращают прием препаратов, регулирующих давление, что приводит к инфаркту, инсульту, тромбозу, аритмии.
По интернету гуляют мифы, что лекарства от высокого артериального давления повышают риск заражения коронавирусом. Но врачи эти слухи опровергают и призывают людей с артериальной гипертензией и другими сердечно-сосудистыми заболеваниями не отказываться от препаратов первой линии.
Избавление от синдрома хронической усталости, ментальных расстройств
Так как постковидная слабость во многом напоминает синдром хронической усталости, то принцип лечения у них может быть одинаковым. В руководствах NICE по лечению СХУ представлены следующие стратегии:
- Техника самопомощи пейсинг — равномерное распределение физической нагрузки в течение дня и знание границ своей выносливости.
- ДЛФК — дифференцированная лечебная физкультура. Есть данные, что аэробные нагрузки в виде ходьбы, езды на велосипеде, плавания в бассейне, танцев помогают справиться с усталостью, тревогой, депрессией, улучшить сон общее самочувствие.
- КПТ — когнитивно-поведенческая терапия. Эффективность КГП при синдроме хронической усталости составляет 85%.
Метод КПТ также очень эффективно помогает при тревожных состояниях, депрессии, фобиях, обсессивно-компульсивных расстройствах, нарушениях сна, асоциальном поведении. Человек реагирует на внешние и внутренние раздражители определенным способом и при этом вырабатывает определенную модель поведения, присущую только ему. Дисфункциональная модель поведения становится причиной многих ментальных расстройств.
Когнитивно-поведенческие упражнения позволяют исправить дисфункциональную модель поведения на функциональную, эффективную. Их можно делать и во время консультаций у психолога, и самостоятельно.


